Психотерапия и анестезиологическая защита больных
Проявления тревожности у пациентов. Изменения эмоционального состояния амбулаторных стоматологических больных далеко не всегда проявляются в их поведении. Несоответствие имеющегося эмоционального напряжения происходящим изменением гомеостаза объясняется волевым маскированием тревоги.
Напряжение эмоциональное — неспецифическая нейрогуморальная реакция, состояние, возникшее в процессе деятельности или общения, при которых преобладает эмоциональный компонент. Оно обычно для ситуаций, где велика опасность или ответственность. Встречается в экстремальных состояниях, но может быть выражено и при обычных условиях у людей с высокой степенью тревожности или малым опытом.
Эмоции — субъективные реакции человека на воздействие внутренних и внешних раздражителей.
Однако, жалобы пациентов, поведенческие, внешне негативные признаки напряженности поддаются анализу, проливая свет на истинное состояние больного. Общую картину дополняет регистрация основных вегетативных функций организма пациентов — дыхательный и сердечный ритм, артериальное давление и др. Состояние эмоционального напряжения особенно характерно для больных с приспособительными и невротическими реакциями, состояниями, такими чертами, как мнительность, ипохондричность, повышенная чувствительность даже к небольшой боли или неудобству.
Ипохондрия — болезненная мнительность, сосредоточение на субъективных болезненных или иных неприятных ощущениях, убежденность в наличии тяжелого заболевания.
Для определения состояния предоперационной напряженности чаще всего пользуются понятиями тревоги (тревожности) и страха.
Тревожность — это состояние беспокойства, боязливости перед приемом и во время него, ожидание смутной, неопределенной угрозы, воображаемой опасности.
Страх отличается от тревоги переживанием непосредственной, реальной, конкретной угрозы.
Основной и наиболее частой причиной эмоционального напряжения у больных на стоматологическом приеме является ожидание боли.
Выраженность симптома тревожности зависит от возраста, пола, личностных особенностей, структуры психических нарушений. По клиническим проявлениям можно выделить три степени выраженности тревоги, а именно: низкую, умеренную, высокую.
Классификация эмоций. Эмоциональные состояния
... возникают в необычно трудной ситуации и переживаются с большой внутренней напряженностью, тревожностью. Эмоциональные состояния человека разделяют на 5 категорий, которые идентифицируются по силе, качеству и ... длительности проявления: Настроение. Одно из самых продолжительных эмоциональных состояний. Оно влияет на деятельность человека и может возникать как постепенно, так и ...
У пациентов с низкой степенью тревожности внешних проявлений ее не обнаруживается. Однако, при опросе можно услышать высказывания: «Мне как-то не по себе, немного волнуюсь». На приеме эти пациенты ведут себя спокойно, легко вступают в контакт, их реакции адекватны и не препятствуют манипуляциям врача. Низкая тревожность не мешает целесообразной деятельности больного, которая совершается достаточно уверенно при внешнем спокойствии движений, позы, речевых интонаций. Более того, пациент внутренне подготовлен к приему, собран. При этом к своему страху выражено критическое отношение. Оценке низкой тревожности помогают специальные психологические тесты, о которых говорится ниже.
У пациентов с умеренной степенью тревожности клиническая картина более разнообразна. Из жалоб характерны «внутреннее беспокойство» или «напряжение», «стеснение». В голову приходят мысли об опасности, о том, что нужно быть начеку. Подавление страха требует значительных усилий, настроение начинает колебаться. Одни из этих пациентов на приеме у врача могут казаться спокойными, уравновешенными. Но их выдает бисер пота на верхней губе, влажность ладоней, иногда расширение или сужение зрачков, учащенный пульс, гипер- или гипосаливация.
У других выявляется длительное беспокойство, хаотичность движений, изменчивость мимики, взгляд подвижный, встревоженный. Кроме того, учащается дыхание, меняется электрическое сопротивление кожи. Могут меняться тембр и скорость речи: появляется хрипота, покашливание, заикание, «проглатывание» окончаний слов, дрожание голоса. Увеличиваются паузы между словами и фразами. Речь становится резкой, сбивчивой, с обмолвками, запинками или ускоренной, с излишней детализацией, чрезмерной эмоциональной окраской.
Наблюдается сжатие или закусывание губ, опускание углов рта, подергивание век, частое моргание. Пациент жмурится или наоборот — глаза его широко открыты, брови приподняты или нахмурены. Некоторые больные морщат лоб и сильно сжимают челюсти. Окраска кожных покровов лица меняется от бледности до разлитой гиперемии. Кожа шеи и верхней части груди покрывается красными пятнами, которые могут сливаться. Порой появляется «гусиная кожа» (пиломоторная реакция), заметны частые движения хрящей гортани (проглатывание слюны из-за «сухости в горле»).
Очень показательны движения рук пациентов в состоянии эмоционального стресса. Они становятся напряженными, скованными или резкими и беспорядочными. Плечи приподняты, локти отведены от туловища, отмечается тремор, для скрытия которого больные держат одной рукой другую, сцепляют их на груди или крепко держатся ими за подлокотники кресла.
Тремор — дрожание пальцев рук, век, иногда головы, возникающее, в частности, при эмоциональном напряжении.
Иногда руки сцеплены на груди, чтобы оттолкнуть врача при появлении малейшей боли. Появляется неадекватная активность, суетливость, частая смена позы, подавленность. Пациент умолкает при внезапном шуме. В целом же он может контролировать свои действия, принимать правильные решения.
При высокой тревоге пациенты, испытывающие сильный страх перед стоматологическими процедурами, жалуются на «томительное замирание в груди, сильный страх, ужас». Они впадают в панику, бледнеют, покрываются холодным потом, взгляд их растерян, выражение лица страдальческое. В кресле эти пациенты сидят напряженно, вцепившись в подлокотники в ожидании боли. Могут иметь место двигательные проявления: вздрагивания, мелкие бесцельные движения (теребят край одежды, перебирают носовой платок барабанят пальцами, кусают ногти).
Физиология боли
... Такой взгляд сформировался на основе теории интенсивности (А. Гольдштейдер, 1894) — неспецифической теории боли. Согласно этой теории, ощущение боли формируется в результате суммации в нервных центрах ... и обнаруживается в виде отдельных двигательных рефлексов, реакций вздрагивания и настороженности, а также защитного поведения, направленного на устранение действия вредоносного фактора. ...
В ряде случаев это сочетается с общей замедленностью движений, настороженностью. Целесообразная деятельность нарушается, течение мыслей ускоренное. Выражена растерянность, суетливость, несобранность, колебания в выборе решений. Могут быть прерывистое дыхание, его нарушения, резкий тремор, иногда тошнота.
Даже после эффективной местной анестезии у некоторых таких больных сохраняется возбуждение, и они могут неожиданно совершить резкое движение, как при боли, хотя ее в действительности не было. Эти резкие движения становятся причиной серьезной травмы языка, щек или губ сепарацилонным диском или бором. Сюда относятся лица с ярко выраженными приспособительными или невротическими реакциями, субком-пенсированными формами адаптации. Чаще всего — это субъекты с проявлениями психической дезадаптации, формирующейся при невротическом развитии или у психопатических личностей. Больные этой группы встречаются не так уж часто, но и не являются исключением. Число их в последнее время, к сожалению, увеличивается.
Признаки эмоционального напряжения у больных на приеме у врача-стоматолога. В структуре приспособительных реакций у больного, находящегося в состоянии психоэмоционального напряжения, можно выделить эмоциональные проявления. чувство страха, тревожности, беспокойства в ожиданиии боли, неблагоприятного исхода лечения, снижение или колебания настроения, растерянность, подавленность или апатию, неспособность психически собраться. Вследствие тесной связи эмоционального и сенсорного компонентов болевого синдрома имеет место психогенное усиление боли.
К вегетативным проявлениям относятся изменения частоты сердечных сокращений (тахикардия, брадикардия, экстрасистолия), ускорение частоты дыхания, изменение электропроводности кожи, гиперемия или бледность кожных покровов лица и шеи, гипергидроз (повышенное потоотделение) лица и ладоней, расширение зрачков, гипер- или гипофункция некоторых желез внешней секреции (слюнных, потовых).
Двигательно-поведенческие проявления представляют собой изменения мимики, тембра и интонации речи, скорости, силы и координации движений, изменения поведения:
— сжатие губ, отсутствие улыбки, страдальческое выражение лица, напряжение жевательных мышц, изменение выражения глаз (грустный, унылый или обеспокоенный взгляд), частое моргание;
— двигательное беспокойство, хаотичность движений, частая смена поз или, напротив, вялость движений, пассивность позы, длительность сохранения её, перебирание пальцами носового платка, полы пиджака кофты. Нарушения процесса деятельности проявляются двояко: с блокированием активности, либо с тенденцией к активной деятельности.
При установлении уровня эмоционального напряжения у ряда стоматологических больных отмечено имеющееся несоответствие степени выраженности беспокойства и тревоги их внешним поведенческим проявлениям. В этой связи следует выделить три основных варианта поведения пациентов:
Тема 11 Взаимоотношения врача и пациента
... будет прислушиваться к разговорам других пациентов, касающихся профессиональных и личностных качеств врача. К тому моменту, когда больной входит в кабинет врача, у него, как правило, сформировано ... определенные ожидания и установки. Готовность увидеть в личности врача те или иные качества, ожидания определенного уровня профессиональной подготовки врача и оказываемой медицинской помощи – все это в ...
1) скрытую реакцию, при которой больные сами не жалуются на страх, их поведение внешне спокойно, иногда наблюдаются даже попытки бравады. В результате волевого усилия у них происходит маскирование эмоциональных проявлений деланной сдержанностью. Наличие тревожности и напряжения выявляются у этих больных только в процессе целенаправленного обследования. Вряд ли можно ожидать такую реакцию у детей, так как они не скрывают своих эмоций. Такой тип реагирования может наблюдаться у стеснительных, сдержанных, при неосознанной тревоге, у лиц, толерантных к субъективному переживанию страха, «тренированных», а также неспособных к анализу своего психического состояния;
2) смешанную реакцию, для которой характерно отсутствие жалоб с наличием внешних проявлений вегетативных и поведенческих признаков психического напряжения;
3) очевидную реакцию, когда и сами пациенты жалуются на страх, пониженное настроение, беспокойство, и этим жалобам сопутствуют специфические двигательно-поведенческие и вегетативные изменения.
При смешанной и очевидной реакциях имеется возможность правильно строить терапевтическую тактику на основе внешних признаков эмоциональных расстройств. Наличие скрытых реакций может порождать неправильный подход стоматологов к оценке психического состояния больных и требует более полного их обследования. Тем более, что многие пациенты демонстрируют именно такую реакцию.
Обоснование необходимости психологической коррекции и психомедикаментозной подготовки пациентов. Эмоциональное напряжение действует мобилизующе на функциональные резервы организма человека, повышая защитные силы, работоспособность и является физиологически обоснованным неспецифическим ответом на какой-либо раздражитель (экзамен, спортивное соревнование, медицинские процедуры и др.).
Однако, нельзя защитные приспособительные реакции возводить в ранг всеобъемлющих и единственно возможных. Жизнь сложнее этой схемы. И нередко реакция, начавшаяся как защитная, переходит в свою противоположность и сама становится причиной гибели организма.
Само по себе эмоциональное напряжение не является обязательной предтечей приближающегося психического срыва, так как эффективно работающие компенсаторные механизмы, как правило, приводят к нормализации состояния.
Тем не менее, при наличии мощных раздражителей, их многократном, на протяжении небольшого промежутка времени, воздействии и сниженных качествах субъекта могут наблюдаться нарушения психической адаптации. Это, в зависимости от места наименьшего сопротивления в конституционно заданном типе реагирования, приводит к различным нарушениям: появлению невротических реакций, неврозов, невротического развития, заболеваний психосоматического круга, появлению психопатических черт, наличию межличностных конфликтов.
Психосоматические заболевания — расстройства функций органов и систем, обусловленные воздействием психотравмирующих факторов.
Лечение в психиатрии
... проведения рациональной терапии психически больных пациентов. Прежде всего несколько слов о значении данного вопроса. Как известно, адекватность назначения препаратов связана с действиями врача в соответствии с ... приемов рационального использования лекарств не всегда заметно, когда речь идет о лечении хронических заболеваний или когда трудно объективизировать динамику лечебного процесса. К таким ...
Конечно, трудно предположить, что для психически здорового человека с хорошими адаптивными способностями, эмоциональное напряжение, испытываемое на стоматологическом приеме, приведет к слому адаптации. Однако, будучи довольно сильным отрицательным эмоциональным стимулом, оно может быть звеном в патогенетической цепочке нарушения порога психической адаптации при готовности пациента к указанному нарушению.
Кроме того, у пациентов с развившимися психосоматическими заболеваниями (ишемической болезнью сердца, гипертонической болезнью, атеросклерозом, нарушениями мозгового кровообращения, диабетом), понижена устойчивость к стрессу, и каждое новое испытание может, по меньшей мере, ухудшить исход ортопедического лечения, по большей — стать последним у данного субъекта.
Помимо того, возникающее у ряда пациентов психомоторное возбуждение мешает проведению врачебных манипуляций. Оно может способствовать возникновению травм языка, щеки, губ режущим инструментом.
Опыт ортопедических клиник убеждает, что пренебрежительное отношение к психологической подготовке больных перед протезированием порождает группу так называемых «трудных пациентов», годами переходящих от одного врача к другому, меняя их, без какого-либо успеха в лечении (Е. И. Гаврилов, В. Н. Трезубов).
Несмотря на применение самых современных методов протезирования, лучших материалов и новейших технологий успешно закончить протезирование не удается, и протезами они не пользуются, а лишь коллекционируют их. Эта группа больных является источником устных и письменных жалоб, отнимающих у врача и чиновников соответствующих служб много времени на их разборы.
Все это говорит о необходимости психомедикаментозной подготовки больных врача-стоматолога. По литературным данным, в успокаивающих медикаментах нуждаются от 50 до 79% больных стоматолога. Психологическая же подготовка необходима 70 -100% из них.
Место дифференцированной психологической подготовки пациентов на приеме у врача-стоматолога. К психотерапевтическим мероприятиям относятся все слова и действия врача, оказывающие положительное влияние на больного.
Применение врачом психотерапии находится в полном соответствии с классическим принципом «лечить не болезнь, а больного». Целостный подход к лечению больного человека преследует цель поправить не только морфо-функциональные нарушения, связанные с соматической патологией, но и включает также коррекцию сочетающихся с ней психических проявлений. Надо подчеркнуть, что уровень культуры врачебного приема, прежде всего, определяется тем, насколько широко на нем представлена психотерапия.
Необходимость психологической подготовки диктуется возросшими требованиями к качеству медицинской помощи и таким немаловажным фактором, как увеличение распространенности пограничных психических расстройств среди населения.
Успех стоматологических процедур во многом зависит от настроенности на них пациента, желания сотрудничать с врачом в период лечения. Во избежание обоюдного разочарования в успехе лечения необходимо создавать атмосферу доверия и партнерства, систему положительных отношений «врач-больной». К сожалению, в стоматологии лечение больных порой проводится рутинно, без достаточного контакта врача с больным. Причинами этого являются отсутствие у врачей-стоматологов необходимой подготовки, а порой — нежелание развивать психотерапевтическую активность самостоятельно. Следует перечислить также лимитирование времени амбулаторного приема, неидеальные условия ряда кабинетов для психотерапевтического воздействия на больных.
Психологическая и медикаментозная подготовка ребенка к обследованию ...
... факторов. 3.3.Характеристика антенатальных факторов. 3.4.Характеристика постнатальных факторов. Тактика врача. 3.5.Содержание работы детского стоматолога по повышению медицинской грамотности родителей в вопросах профилактики ... Метод физиологического отвлечения. 3.5. Медикаментозная коррекция поведения ребенка у стоматолога. 3.6. Лекарственные средства, применяемые для адаптации ребенка. 4. Вопросы ...
К специфическим предпосылкам проведения психотерапии на приеме относятся, прежде всего, боль, сопровождающая некоторые стоматологические манипуляции (препарирование твердых тканей зубов, инъекции, снятие зубных отложений, получение оттисков), вызывающие у больных страх и тревожность. Не менее значимы для пациентов эстетические дефекты, нарушения речи, невозможность полноценного наслаждения пищей.
Сюда можно добавить сложности психологической перестройки во время привыкания к протезам (аппаратам), а также и то, что к ортопеду пациенты часто приходят после нескольких недель лечения у терапевта и хирурга-стоматолога. Настроенные санитарной пропагандой на односеансный метод лечения, больные бывают удручены большим количеством повторных посещений, характерных для комплексного лечения заболеваний полости рта.
Таким образом, целями психотерапевтической работы стоматолога являются купирование тревожности и эмоционального напряжения, коррекции неверного отношения пациентов к стоматологическому лечению, предотвращение невротических реакций и ятрогенных состояний.
Ятрогения — неблагоприятные изменения психики больного, развившиеся в результате ошибки врача; повреждающее, ранящее значение слова врача.
Причем, эти задачи возлагаются не на квалифицированного психотерапевта-профессионала, а на стоматолога, который в данных условиях, как лечащий врач и квалифицированный специалист, может быть лучшим психотерапевтом для больного, даже применяя доступные ему методы «малой» или деонтологической психотерапии.
Психотерапевтическая работа должна являться аккомпанементом основных лечебных процедур стоматолога и не отнимать много времени от приема. Хотя стоит ли экономить несколько минут на приеме ради того, чтобы предотвратить еще более значительные потери времени, материалов и сил в случае неблагоприятного исхода лечения?
Что касается форм психотерапии, то самая известная из них — охранительный щадящий режим в клинике. Это не только уют лечебного учреждения, но и максимальная свобода больного, и создание благоприятного климата для взаимоотношений с медицинским и вспомогательным персоналом.
Для установления партнерского доверительного контакта врача и больного, необходимого для успеха лечения, имеет значение их первая беседа. А ведь достаточно часто она содержит только одну фразу врача: «Откройте рот!». Какой же характер должна принимать первая беседа? В начале, в первые 5-10 минут приема пациенту задаются традиционные вопросы, чтобы он приспособился к обстановке. При этом нужно избегать следовательски-инквизиторского тона. В беседе может использоваться мимка врача: одобрительный кивок, пожатие плечами, улыбка, поднятие бровей, нахмуривание. Такая тактика называется «терапией молчанием».
Общение врача с ребенком. Налаживание контакта с детьми и сбор анамнеза
... поинтересуется причинами такого состояния, лечение может оказаться неэффективным. Кроме того, если внутренние потребности пациента не удовлетворены, он может обращаться за помощью к другим врачам. Эффективность клинического интервью ...
Следует подчеркнуть целесообразность исключения из врачебного лексикона таких терминов, как боль, игла, мертвый зуб, шприц. Например, вместо вопроса: «Вам не больно?», следует употребить: «Я не причиняю Вам беспокойство?». При анестезии нужно тихо и как бы случайно сказать сестре: «Инфильтрационная…» или «проводниковая…», не указывая ей на длину или диаметр иглы. При этом шприц, щипцы, сепарационные диски, боры, иглы по возможности не должны попадать в поле зрения пациента.
Психотерапевтическая деятельность так же, как и любой другой вид медицинской помощи, должна проводиться дифференцированно. Так, для спокойных пациентов достаточно разъяснения основных процедур с акцентом на их безболезненность, создание положительного контакта с больным. Если дать возможность пациенту высказаться, то для тревожного, испытывающего напряжения больного это будет своего рода успокоением, явится отреагированием его эмоций. Врач при этом редко вступает в разговор, его высказывания доброжелательны, мягки, ненавязчивы, вопросы редки. Их лучше задавать в заключение или на последующих приемах, чтобы не прерывать беседу и не действовать на больного сдерживающе. Если же пациент «уходит» в описание симптомов болезни, нужно тактично переключить его внимание на другой предмет разговора.
Предоставив больному полностью высказаться при первом посещении, нельзя допускать повторений тех же жалоб в дальнейшем. Мягко, но непреклонно больного отвлекают от многословного описания его ощущений встречными, существенными для врача вопросами. Не задают наводящих вопросов, способствующих фиксации на тех или иных симптомах, не спрашивают: «Как вы себя чувствуете?», во избежание провоцирования многословных излияний. При необходимости даже можно оборвать больного: «Говорить на эту тему больше не будем».
Для мнительного, сомневающегося пациента, нуждающегося в опеке, необходимы частые лаконичные поддерживающие беседы, проводимые решительным и уверенным тоном. Сомневающимся, недоверчивым пациентам следует рекомендовать войти в контакт с теми, у кого протезирование успешно завершено. Чтобы не вызвать негативных последствий такого общения, данный процесс должен управляться врачом. Надо специально подбирать и готовить больных к таким контактам.
При легкомысленном, даже эйфорическом отношении к болезни и ее лечению уместен директивный подход к пациенту. Обращение к нему может быть выдержано в повелительном тоне. Здесь нужно заострить внимание на вероятных осложнениях потери зубов, иногда намеренно преувеличивая их. Однако, необходимо проявление тонкого чувства меры, деликатности и осторожности во избежание развития ятрогении.
Особенно дипломатичным должно быть поведение стоматолога, когда его пациентом является повышено чувствительный или ипохондрически настроенный субъект. Эти пациенты тревожатся, что не смогут привыкнуть к протезам и пользоваться ими. Здесь целью врача является ободрение, вселение уверенности, но ни в коем случае — не усугубление тревожно-мнительного настроения больного. Тем не менее, не следует давать необоснованных заверений и невыполнимых авансов.
Стиль и общение в деятельности врача
... «врач-пациент» противостоит позиционная техничность врача и его взгляд на пациента как на очередной дефектный объект, требующий устранения неисправностей. Создаётся ощущение, что врач лечит болезнь, а не больного. ... утруждает себя поиском деликатных оборотов речи. Больные часто жалуются на доктора, ссылаясь на его неуважительное отношение к пациентам и даже, по их представлениям, профессиональную ...
Особый подход требуется к .представителям точных наук (инженерно-технические работники, математики, экономисты), связанным по роду деятельности с анализом различных графиков, кривых, таблиц, диаграмм. Они ждут убедительных ответов от врача. Особое значение придают лабораторным показателям, различным графическим записям, рентгенограммам.
Весьма сложны больные с ригидным, прямолинейным мышлением.
Ригидность психическая — психопатологическое состояние, для которого характерны упорство, самоуверенность, решительность в достижении цели, склонность обвинять других, придирчивость, чувствительность к несправедливости, неразвитое чувство сострадания, любовь к порядку, обстоятельность, принципиальность, негибкость. При этом снижены подвижность, переключаемость и приспособляемость психических процессов (мышления, установок и пр.) к меняющимся требованиям среды.
Здесь, как и в случае с инженерами, психотерапия должна быть направлена на постепенную и осторожную коррекцию их представлений о своем состоянии. Сочетаясь с настойчивым, кропотливым внушением, она базируется на определенных схемах, графиках и диаграммах, ссылках на мнения крупных авторитетов и результаты экспериментальных исследований, разъяснениях ряда терминов. Немалые трудности представляет работа с пациентами, получившими первичное «медицинское» образование по санитарно-просветительной литературе, своеобразными активными невеждами с готовыми представлениями, составленными из «полузнаний», переубедить которых нелегко.
Такие больные порой начинают диктовать план ортопедического лечения. Этого допустить нельзя. Необходимо с самого начала пресечь попытки больного диктовать свою волю и настойчиво, но терпимо разъяснить пациенту рациональный план лечения. Можно заметить, что неавторитетные указания оскорбительны и бестактны по отношению к профессионалу. При обсуждении плана лечения приемлемы монолог врача или диалог его с больным, в котором врач является ведущим.
При работе с демонстративными больными, у которых имеются истерические черты, уместен директивный подход. Беседа с ними должна быть достаточно повелительной, для осознания ими того, что наряду с сочувствием и сопереживанием, врач знает истинную цену их жалобам.
Если же у пациента выражены астенические проявления, возбудимость, приемлем эмоционально-нейтральный стиль работы. Для тревожных субъектов особенно показан сопереживающий подход. Роль врача с нейтральной, ровной эмоциональностью подойдет и для «сухого», педантичного пациента, оберегающего себя от конфликтных ситуаций. Сдержанный же врач-интеллектуал наиболее приемлем для сверхчувствительного пациента.
Следует знать, что многие больные с невротическими состояниями, неврозами, посещающие ортопеда-стоматолога, являются людьми с повышенной чувствительностью. Они хорошо «читают» с лица врача его отношение к своим жалобам. От взора таких больных не ускользает ничто. Они заметят торопливость, поверхностность обследования и невнимательность, скованность в движениях, тревогу во взгляде. Истолковано это будет по-своему и вызовет у больного соответствующую реакцию.
Изучение уровня тревожности у пациентов находящихся на стационарном ...
... пациентов находящихся на стационарном лечении в пульмонологическом отделении. Практическая значимость: полученные результаты можно использовать для разработки индивидуальных программ учитывающие индивидуально-личностные особенности личности больных находящихся на стационарном лечении ... исследования уровня тревожности у пациентов находящихся на стационарном лечении в пульмонологическом отделении. ...
Недопустимо систематическое поглядывание на часы, неуместны разговоры с коллегой, частые перерывы в беседе в связи с хождением к телефону или проведением записей. Все это порождает недоверие и антипатию к врачу, не располагает к откровенности.
В процессе первого и последующего визитов надо постараться развеять сомнения пациента, внимательно отнестись ко всем его высказываниям. Не следует называть пустяковыми и незначительными важные для него переживания. А если все же возникает необходимость переубедить больного, нужны твердые аргументы в пользу высказывания врача.
В начальном этапе лечения у стоматолога очень полезны демонстрация слайдов, музейных муляжей, фотографий, рисунков, моделей челюстей со сходной патологией. Однако, этот прием может иметь разнонаправленное действие: с одной стороны — наглядность и снятие неопределенности, с другой — неприятные ощущения, испуг, связанный с муляжами. Обязательно, когда пациент заинтересован в этом, должны обсуждаться вопросы о материалах, из которых создаётся пломба, протез, даваться подробная их характеристика.
Психосоциальный фактор подготовки больного предполагает способность врача к быстрому установлению сопереживающего контакта с больным. Некоторые стоматологи имеют врожденную способность делать это интуитивно. Другие достигают нужного уровня эмпирически и интеллектуально. Третьим необходимо развивать эти способности в себе или, в крайнем случае, «выучить» нужную роль.
Женщины чаще подчеркивают важность у врача искомых качеств характера и темперамента, пациенты-мужчины — роль профессионального опыта. Сопереживающий подход более импонирует женщинам, для мужчин, как правило, лучшим является нейтральное поведение стоматолога. Пожилые больные, как правило, предпочитают врачей зрелого и пожилого возраста, умудренных жизненным опытом. Поэтому в ряде случаев у них не формируется контакт с компетентным, но молодым врачом. В таких ситуациях может помочь внимательное выслушивание жалоб и подробное объяснение особенностей заболевания и его терапии.
02 Психотерапия и анестезиологическая защита больных — Стр 2
Предупреждение и коррекция эмоционального напряжения и невротических реакций проводится также путем устранения недостатка информации, поскольку в ряде случаев психогении — следствие ошибочных суждений или неведения.
Психогения — заболевание, вызванное психической травмой (эмоциональным потрясением).
Информация должна представляться в требуемом объеме, доступной форме и содержать сведения об особенностях, причинах и прогнозе болезни, лечебно-восстановительных мероприятий, правилах поведения пациента, направленных на преодоление заболевания. При этом не следует давать больному больших гарантий, кроме успокоения и вселения уверенности.
Помимо инструктирования и разъяснения элементами психотерапии могут быть убеждение и переубеждение. Последнее
обычно принимает формы отвлекающей или переключающей беседы, косвенного внушения. Эти приемы включают одобрение и поощрение врачом определенных высказываний и поведения больного. На протяжении всего периода лечения пациент должен ощущать внимание, симпатию к нему, заинтересованность.
Психотерапевтическая беседа с больным может превзойти по эффекту психотропные препараты, поскольку человек легковернее, чем он о себе думает и восприимчив к внушению.
Следует указать на заметное психотерапевтическое действие непосредственного протезирования, исключающего даже кратковременные нетрудоспособность и ущербность больных, одновременно утративших один или несколько передних зубов. При наложении съемного протеза пациенту, который впервые вынужден пользоваться такой конструкцией, дается устная и письменная инструкция о возможном дискомфорте с упором на кратковременность подобных явлений.
Пациенты, обратившиеся для повторного протезирования, замены протезов или пломбы, высказывают недоумение при желании врача дополнительно препарировать ранее подготовленные зубы. Поэтому необходимо объяснить больному назначение этих манипуляций, предупредив его о том, что боль будет снята анестезией. Особенностью повторного протезирования пациентов является их определенный, в ряде случаев неудачный опыт, когда не сложилось достаточного контакта и доверия к ранее лечившему врачу, остались элементы недовольства результатами прежнего лечения.
У этих людей появляется иронический или скептический настрой. Они полагают, что врач не принял необходимых мер для их лечения или недостаточно опытен. Указанные пациенты разочарованы, нередко тенденциозны, часто вступают в дискуссию с врачом. Убежденность, готовность к сопереживанию, оптимизм, терпеливость и уверенность врача позволяют ему изменить систему отношений больного, завоевать его доверие. Этому способствует также высокие профессионализм и мануальные навыки стоматолога, культура приема.
При формальных отношениях с врачом, пациент, не чувствуя психологической поддержки, обращается за ней к другим больным, вспомогательному персоналу клиники, что приводит к нежелательным последствиям. Отрицательно влияют на состояние и поведение больных замены врачей в связи с отпуском, болезнью, по другим причинам.
В этом плане руководителям ортопедических клиник следует учитывать желание больных попасть к «своему» врачу. Порой целые семьи имеют «домашнего» стоматолога, и такое явление нужно приветствовать. И, наконец, стоит упомянуть наиболее распространенные ошибки стоматологов, приводящие к созданию негативного эмоционального фона на приеме. Ими являются механический, односторонний подход к личности пациента, нарушения принципа законченности лечения и игнорирование анестезиологической защиты больных (премедикация, обезболивание).
Премедикация — применение лекарственных средств при подготовке больного к наркозу или местной анестезии с целью повышения их эффективности и профилактики осложнений.
Особенностью институтской клиники является контакт больного со студентами, которые вызывают у него некоторое дополнительное напряжение. В общем, для большинства пациентов это нежелательный факт. Тем не менее, больной готов встретить неумелый к нему подход, неуверенность действий, случайное причинение неудобства, боли. Студенту прощают его неопытность, нерешительность при условии налаживания контакта и аккуратного, осторожного выполнения манипуляций.
Больной осознает необходимость процедуры обучения врачей, которые в дальнейшем будут лечить его детей, внуков. Пациента подкупают серьезность и деловитость кураторов, их опрятный вид, профессиональная оснащенность. Большую роль играют дисциплинированность, тактичность будущих врачей. Исключаются громкие разговоры, возгласы, бурное выражение чувств студентами.
Объем и методы психотерапевтического воздействия зависят от личностных особенностей пациента, уровня, выраженности и характера психических расстройств, особенностей реагирования на болезнь и ее лечение. Психологическая коррекция неправильной реакции больных на заболевание и его терапию является одной из важных задач психотерапевтического воздействия. Указанное можно назвать ахиллесовой пятой стоматологии. При этом не учитываются также личностные особенности больных, структура психических расстройств у пациентов. Другими словами, заболевания жевательно-речевого аппарата рассматриваются изолированно, без учета психических сторон указанных страданий.
Необходимость более глубокого изучения стоматологами психотерапевтической работы на приеме подтверждается ещё и тем, что контакт с трудным в психологическом плане пациентом вызывает у врача эмоциональное напряжение, которое не сразу рассеивается после приема, имея негативную следовую реакцию.
Клинико-фармакологическая характеристика и дифференцированное применение психотропных средств у стоматологических больных. Средства психотропные (психофармакологические) — лекарственные препараты, оказывающие преимущественное действие на психику.
Показаниями к применению транквилизаторов и других психотропных средств является стойкая фобия к стоматологическим процедурам, когда другие меры не могут быть реализованы или не дают желаемого эффекта.
Фобия — навязчивые переживания страха с определенным содержанием, возникающие в определенных ситуациях или представлении о них.
Особо важно назначение психотропных средств тогда, когда фобия сочетается у больного с рядом перечисленных ниже заболеваний:
— пограничными психическими расстройствами (приспособительные, невротические реакции, неврозы, психопатии);
— недавно перенесенными тяжелыми инфекционными заболеваниями;
— черепно-мозговыми травмами, органическими поражениями мозга, эпилепсией;
— некоторыми эндокринными заболеваниями (диабет, гипо- и гипертироидизм);
— психосоматическими заболеваниями: ишемической болезнью сердца, гипертонической болезнью; преходящими расстройствами мозгового кровообращения; язвенной болезнью желудка и 12-перстной кишки, бронхиальной астмой.
О противопоказаниях к применению психотропных средств подробно говорится в фармакологической литературе.
Следует добавить, что требуется осторожность при назначении препаратов водителям транспорта и другим субъектам, занимающимся операторской деятельностью, высотникам и работникам, связанным с точным и опасным производством, требующим большой концентрации внимания или автоматических навыков.
Воздействие на пациента в предоперационном периоде, являясь по большей части психопрофилактическим мероприятием, преследует следующие задачи:
1. Купирование эмоциональных расстройств:
— снятие или уменьшение тревоги и страха;
— предупреждение или купирование невротических состояний;
— уменьшение эмоциональной значимости тех раздражителей на стоматологическом приеме, которые ранее носили стрессовый характер;
— реадаптация к условиям стоматологического приема пациентов с неудачами при зубоврачевании в прошлом;
— кажущееся для больного укорочение продолжительности стоматологической процедуры.
2. Уменьшение вегетативных расстройств:
— нормализация сердечного и дыхательного ритма;
— нормализация или стабилизация артериального давления у лиц с гипертонической болезнью и расстройствами мозгового кровообращения;
— нормализация терморегуляции;
— уменьшение секреции слюнных и слизистых желез;
— снижение повышенного рвотного рефлекса.
3. Повышение или нормализация порога болевой чувствительности за счет увеличения психической устойчивости пациента и, вероятно, за счет усиления анальгезирующего эффекта анестетика.
4. Уменьшение двигательных расстройств у церебральных больных. Особое значение это приобретает перед препарированием зубов у пациентов с гиперкинезами, а также — перед определением центрального соотношения челюстей при нарушениях координации деятельности жевательных мышц.
5. Повышение общей резистентности организма за счет усиления его адаптационных возможностей, повышения порога функциональной устойчивости к воздействию раздражителей, уменьшения энергетических затрат при адаптации.
Краткая клинико-фармакологическая характеристика психотропных препаратов. Наступление успокоения бывает заметно при внимательном наблюдении за больным через 40-60 мин после приема транквилизаторов. Изменения внешнего вида лица, происходящие при этом, названо маской спокойствия (В. Н. Трезубое).
Она включает такие признаки, как расслабленность мимической и жевательной мускулатуры, некоторое выпячивание губ, приспущенные веки, появление румянца на щеках и блеска в глазах. К этим признакам можно добавить, что пациент расслабляясь как бы «оседает» в кресле, при этом плечи его расслаблены, руки опущены и свободно лежат на подлокотниках, голова слегка запрокинута. Их мы называем позой умиротворенности.
Для пациента снижается актуальность предстоящих процедур, порой он удивляется, что совсем не боится бормашины, которая еще недавно вызывала сильный страх, исчезают постоянные мысли о лечении и вообще «не думается ни о чем, голова становится пустой и трудно сосредоточиться». Появляется беззастенчивость, многословное излияние, которое именуются феноменом исповеди (В. Н. Трезубое).
Однако, при этом сохраняется контакт больного с врачом. Сюда можно добавить похолодание кистей и стоп, потливость ладоней. У пациентов с гипотонией после премедикации может возникнуть головокружение, слабость, головная боль, неустойчивая походка.
У больных после премедикации нормализуется или урежается ритм сердца и дыхания, повышается их лабильность, нормализуется электропроводность кожи, деятельность желез внешней секреции, уменьшается тремор. Рассматриваемые препараты устраняют двигательное беспокойство, обедняют мимику.
Взаимоотношение транквилизаторов и других психотропных средств в комбинации. Наиболее приемлемы для условий амбулаторного стоматологического приема в первую очередь представители бензодиазепиновых транквилизаторов: феназепам (0,0005—0,001), диазепам (седуксен, сибазон, реланиум — 0,005-0,01), оксазепам (тазепам — 0,001), элениум (0,01), а также фенибут (0,25), мебикар (0,3).
При недостаточной эффективности транквилизаторов диазепам или феназепам мы сочетаем с небольшими дозами амитриптилина (0,006-0,0125) или галоперидола (0,00075-0,0015).
При этом амитриптилин, наряду с усилением противотревожного действия транквилизаторов, проявляет своеобразный анальгезирующий эффект за счет повышения порога болевой чувствительности, а галоперидол придает комбинации отчетливые противорвотные свойства.
В качестве корректоров побочного действия перечисленных (исключая фенибут и мебикар) транквилизаторов можно в комбинации с ними использовать психостимулятор сиднокарб (0,0015), ноотропный препарат пирацетам (ноотропил) (0,1) или актопротектор бемитил (0,5).
Риск применения на амбулаторном приеме сильных психотропных средств, в ряде случаев в комбинациях, усиливающих друг друга препаратов, оправдывается следующими факторами:
во-первых, необходимость адекватной анестезиологической защиты, особенно у тревожных субъектов с выраженными приспособительными или невротическими реакциями, давно очевидна. Тем более, что снятие эмоционального компонента боли «мягкими» средствами себя не оправдало;
во-вторых, побочные эффекты психотропных препаратов ярко проявляются при длительных курсах лечения. При коротких же курсах, а тем более однократном приеме препаратов, они не столь отчетливо и сильно выражены.
И, тем не менее, с учетом побочных эффектов психотропных средств, нужно проявлять крайнюю осторожность при их применении в амбулаторной практике.
Анестезиологическая защита больных. Во всех случаях, когда врачебные процедуры сопряжены с появлением боли у пациента, показано обезболивание. В его проведении нуждаются 75% амбулаторных пациентов хирурга-стоматолога, которым проводятся операции (большие и малые).
Для терапевтического и ортопедического приема эта цифра несколько ниже.
При определении необходимости применения местного обезболивания следует исходить из характера, объема и травматичности манипуляции. К последним относятся снятие зубных отложений; кюретаж зубодесневых карманов; препарирование твердых тканей зубов под пломбы, несъемные протезы; избирательное пришлифовывание зубов; вмешательства по поводу пульпита, острого и обострившегося хронического периодонтита.
Наиболее распространенным способом является инфильтрационная и проводниковая анестезия. Ее проведение требует строгого и неукоснительного соблюдения всех необходимых мероприятий, предупреждающих заражение пациентов вирусами инфекционного гепатита или иммунодефицита человека.
Основным методом обезболивания в ортопедической стоматологии является местная анестезия. В качестве обезболивающих средств применяются растворы лидокаина (ксилоцитин, скандикаин, лигноспан и др), мепивакаина, артикаина (септо-нест, убистезин, альфакаин, ультракаин).
При инфильтрационной анестезии как на верхней, так и на нижней челюстях, наиболее эффективными является артикаин. Хорошо зарекомендовали себя мепивакаин и его производные. При проводниковой анестезии (торусальной) анестетики проявляют примерно одинаковую эффективность (Г. Л. Саввиди).
При препарировании зубов верхней челюсти хорошее обезболивание достигается инфильтрационной анестезией указанными препаратами. Для препарирования одного зуба требуется не более 3,0 мл 2% раствора лидокаина или 0,5 -1,0 мл 4% раствора артикаина с небольшой концентрацией адреналина (1:200000).
В последнем случае дополнительной инъекции у большого нёбного или резцового отверстий не требуется. Вкол делается в области проекции верхушки корня с вестибулярной стороны альвеолярного отростка.
На нижней челюсти для передних зубов используют инфильтрационную анестезию.
При препарировании премоляров и моляров нижней челюсти проводится односторонняя торусальная анестезия. Однако, при использовании артикаина бывает достаточно для проведения инфильтрационной анестезии нижних премоляров. Применение двусторонней торусальной анестезии и препарирование зубов на обеих сторонах нижней челюсти одновременно нежелательно. Пациент испытывает после двусторонней анестезии сильные неприятные ощущения и в этот день нетрудоспособен.
У ряда больных проводят премедикацию перед анестезией, используя для этого психотропные средства, которые больной принимает за 30-40 мин начала препарирования (см. выше), у детей — в возрастных дозировках (Атаракс в таблетках по 10 и 25 мг, Клоназепам в таблетках по 2 мг, Сибазон в таблетках по 0,005 г, Феназепам в таблетках по 0,0005 и 0,001 г, Хлозепид в таблетках по 0,005 г и др.).
Детям с повышенным рвотным рефлексом за 1 час до вмешательства дают Дедалон (таблетки по 0,05 г), Церукал (таблетки по 0,01 г), или Этаперазин (таблетки и драже по 0,025 г).
Применением местной анестезии (аппликационной, инфильтрационной) устраняется сенсорный компонент болевого синдрома. Перед проведением местного обезболивания необходимо тщательно собрать аллергологический анамнез! У детей до 3 лет используются анестетики без вазоконстриктора (Скандонест 2%). У более старших детей можно применять анестетики с вазоконстрикторами в разведении 1:100000, 1:200000, например: Скандонест 2%, Септанест 4%, Улътракаин-ДС и ДС-Форте 4% и др.
Соблюдение режима препарирования кариозной полости тоже является своеобразным обезболиванием при лечении кариеса. Чем ближе к пульпе, тем меньше должно быть давление, оказываемое бором на ткани зуба, меньше линейная скорость резания тканей (работа при небольших скоростях вращения бора) и короче продолжительность непрерывного контакта вращающегося бора с препарируемыми тканями.
Для некоторых пациентов при препарировании зубов можно рекомендовать наркоз в стадии анальгезии (закись азота, фторотан, ротилан и т. д.).
Показаниям и для применения общего обезболивания при препарировании зубов под несъемные протезы могут служить:
— непереносимость больными местных анестетиков или неэффективность последних;
— невозможность устранения страха перед предстоящим вмешательством психотропными препаратами;
— нарушения психики больных, препятствующие проведению полноценного препарирования своим беспокойным поведением;
— невозможность препарирования при нервных заболеваниях, сопровождающихся клиническими судорогами (хорея, гиперкинезы и др.).
И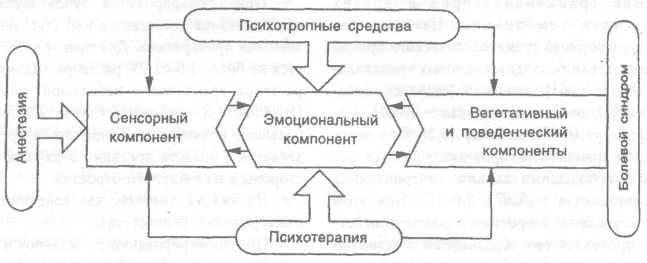 з наиболее распространенных средств для общего обезболивания предпочтение следует отдать ротилану, поскольку в стадии анальгезии он вызывает более глубокое обезболивание, чем другие средства, одновременно позволяя сохранять контакт между врачом и пациентом.
з наиболее распространенных средств для общего обезболивания предпочтение следует отдать ротилану, поскольку в стадии анальгезии он вызывает более глубокое обезболивание, чем другие средства, одновременно позволяя сохранять контакт между врачом и пациентом.
Рис. 5.1. Схема комплексного воздействия на болевой синдром
Таким образом, в борьбе с болевым синдромом на амбулаторном стоматологическом приеме необходим комплексный подход. Психотерапевтический фон и другие целенаправленные меры благоприятно сказываются на всех компонентах синдрома (рис. 5.1).
Психотерапия снимает неопределенность, настороженность пациента, воздействуя на эмоциональную составляющую болевого синдрома. При этом действие естественно сказывается на вегетативном и поведенческом компонентах, очень тесно взаимосвязанных с эмоциональным. Кроме того, повышается болевой порог, возрастает устойчивость к боли.
Психотропные средства своей основной мишенью имеют эмоциональную составляющую, а через него — вегетативный и поведенческий компоненты боли. На два последних оказывается также и непосредственное влияние этих препаратов. Вместе с тем они повышают порог болевой чувствительности, как опосредованно, через нормализацию эмоций, так и непосредственно.
И, наконец, анестезия довершает подготовку к стоматологическим манипуляциям, купируя сенсорный компонент и через него благотворно влияя на остальные симптомы, составляющие болевой синдром. Следовательно, психотерапия, психотропные средства, анестезия взаимно дополняют и усиливают друг друга.
Непреложным условием применения психофармакологических средств является также их дифференцированное назначение с учетом многих свойств фенотипа пациента. Учет этих качеств предполагает успех премедикации.
Правильная индивидуальная психотерапевтическая тактика и дифференцированная премедикация на фоне эффективной анестезии нормализует основные вегетативные и двигательные функции организма человека, действует успокаивающе, расслабляюще, снижает значимость источников эмоционального напряжения.
