Психиатрическая реабилитация больных с черепно-мозговой травмой

30
ПСИХИАТРИЧЕСКАЯ РЕАБИЛИТАЦИЯ БОЛЬНЫХ С ЧЕРЕПНО-МОЗГОВОЙ
О.С.Зайцев, Т.А.Доброхотова
30.1. Понятие психиатрической реабилитации и ее этапы
Под психиатрической реабилитацией при черепно-мозговой травме понимается проведение мероприятий, направленных на восстановление прежнего (или максимально приближенного к нему) психического и социального статуса пострадавших. Этот вид помощи больным является одним из важных компонентов комплексной реабилитации, включающей также мероприятия, направленные на восстановление двигательных, речевых и бытовых навыков.
Задачи восстановления нарушенной вследствие травмы психической деятельности и социальных связей решаются в три этапа (8):
- Восстановительная терапия — воздействия, направленные на предотвращение формирования психического дефекта, усиление компенсаторных механизмов и восстановление нарушенных функ ций. Как правило, проводится в остром периоде ЧМТ в условиях стационара.
- Реадаптация — приспособление больных к условиям внешней среды, стимуляция начальных проявлений социальной активности. Проводится преимущественно в промежуточном периоде трав мы в реабилитационных учреждениях или в амбу латорных условиях при активном динамическом на блюдении.
- Ресоциализация (или «реабилитация в пря мом смысле слова») — возможно более полное вос становление индивидуальной и общественной цен ности больного, его отношений с окружающими. Проводится в отдаленном периоде ЧМТ, только во внебольничных условиях.
30.2. Принципы оказания
ПСИХИАТРИЧЕСКОЙ ПОМОЩИ
Расстройства психической деятельности, отмечаемые практически во всех случаях травматического поражения мозга, требуют особого активного внимания со стороны врачей и медперсонала, специальных усилий по их преодолению и предотвращению нежелательных последствий возможного неадекватного поведения больных.
Условия, в которых осуществляется психиатрическая реабилитация, различаются в зависимости от выраженности психопатологической симптоматики и ее соотношения с неврологическими и соматическими нарушениями. В нейрохирургических, неврологических, реабилитационных нейротравматологических учреждениях, где получают помощь больные без выраженных психических расстройств, мероприятия по восстановлению психической деятельности осуществляются врачами и персоналом, как правило, не имеющими психиатрической квалификации. В медицинских центрах, имеющих штатного консультанта-психиатра, последний оказывает лечебную, диагностическую и методическую помощь в реабилитации пострадавших, работая в тесном сотрудничестве с нейротравматологами, логопедами, нейропсихологами, специалистами по лечебной физкультуре. Если в штате учреждения психиатр отсутствует, то для больных, нуждающихся в психиатрической помощи, вызывается психиатр районного психоневрологического диспансера или (в неотложных случаях) — скорая психиатрическая помощь.
Доклад — Основные формы и методы работы психологов, социальных ...
... по поддержанию морально-психологического «духа» населения и специальных подразделений в условиях боевых действий, террористических актов в прифронтовой полосе. Все зависит от ... проводить: переговоры; обращение к толпе; специальные мероприятия контрпропагандистского характера в условиях боевых действий, информационной борьбы, психологического противоборства. Переговоры — переговорам рознь. 1. ...
При наличии грубой психопатологической симптоматики, обусловливающей непосредственную
499
Клиническое руководство по черепно-мозговой травме
 опасность для себя и окружающих, если нет необходимости в интенсивной нейротравматологической (реанимационной и нейрохирургической) помощи, психиатр-консультант может принять решение о переводе в специализированное психиатрическое учреждение — психосоматическое отделение (при наличии в состоянии грубых сомато-не-врологических нарушений) или в психиатрическую больницу, где проводятся мероприятия по купированию продуктивных психических нарушений и создается возможность перевести больного в реабилитационное учреждение или на внебольничные условия.
опасность для себя и окружающих, если нет необходимости в интенсивной нейротравматологической (реанимационной и нейрохирургической) помощи, психиатр-консультант может принять решение о переводе в специализированное психиатрическое учреждение — психосоматическое отделение (при наличии в состоянии грубых сомато-не-врологических нарушений) или в психиатрическую больницу, где проводятся мероприятия по купированию продуктивных психических нарушений и создается возможность перевести больного в реабилитационное учреждение или на внебольничные условия.
Необходимо учитывать, что деятельность врачей-психиатров на территории России регламентируется Законом Российской Федерации о психиатрической помощи и гарантиях прав граждан при ее оказании (принят 2 июля 1992 года, N 3185-1).
Согласно статье 23 этого закона (6), психиатрическое освидетельствование проводится для определения: страдает ли обследуемый психическим расстройством, нуждается ли он в психиатрической помощи, а также для решения о виде такой помощи. Осмотры больных психиатром проводятся по просьбе или с согласия обследуемого (у детей — с согласия родителей).
Недобровольное освидетельствование может быть проведено, когда по имеющимся данным обследуемый совершает действия, вызванные тяжелым психическим расстройством, которое обусловливает:
а) его непосредственную опасность для себя и окружающих;
б) его беспомощность, то есть неспособность самостоятельно удовлетворять основные жизнен ные потребности, или
в) существенный вред его здоровью вследствие ухудшения психического состояния, если лицо бу дет оставлено без психиатрической помощи,
В случаях, предусмотренных пунктом а), решение об освидетельствовании принимается врачом-психиатром самостоятельно, для случаев под пунктами б) и в) необходима санкция судьи. Если в состоянии больного нет признаков непосредственной опасности для себя и окружающих, врач обязан представиться как психиатр; данные осмотра и причины обращения к врачу-психиатру фиксируются в медицинской документации. Эти сведения, согласно статье 9, а также сам факт обращения за психиатрической помощью, является врачебной тайной, охраняемой Законом. Недобровольный перевод в психиатрический (психосоматический) стационар, согласно статье 29, может быть осуществлен до постановления судьи, если обследова-
37. Ст_ Отношен.юношей и девушек к жизнен.пути и времени
... уровня субъективного контроля юноши и девушки не всегда видят связь между своими действиями и значимыми для них событиями, не осознают в полной мере возможность контролировать ... развитие событий и полагают, что большая часть их является результатом случая или действий других людей. Эти данные подтверждаются средними баллами по шкалам «локус контроля-Я(Я ...
ние и лечение больного возможны только в стационарных условиях, а психическое расстройство является тяжелым и обусловливает признаки, перечисленные в статье 23 (см. выше).
Опыт консультативной работы в нейротравматологических отделениях показывает, что у больных с ЧМТ наиболее частыми и характерными клиническими состояниями, при которых возможно появление признаков опасности для окружающих, являются:
1) различные виды возбуждения в рамках спу танности сознания, при сумеречном и делириоз- ном состояниях, а также при маниакальном и пси- хопатоподобном (возбудимый вариант) синдромах;
2) галлюцинаторные и бредовые расстройства. Опасность для себя чаще всего определяется:
- глубокой депрессией (вероятность суицида);
- грубой не критичностью (возможность нео бдуманных поступков вследствие переоценки сво их возможностей);
- неправильной оценкой ситуации при отсут ствии или нарушении целостного восприятия (спу танность, делирий, бред и т.д.).
Участие психиатра является крайне желательным и полезным, когда требуется:
а) характеристика функционального состояния пораженного мозга;
б) оценка результатов лечения (до- и послеопе рационные осмотры, осмотры при поступлении, в процессе терапии и при выписке);
в) психопатологическая квалификация при про ведении различных экспертиз — врачебно-трудо вой, военно-врачебной и судебно-психиатрической;
г) коррекция реабилитационной программы и подбор психофармакотерапии при:
- дефицитарных симптомах (интеллектуально ~ мнестическое и эмоционально-волевое снижение) с целью восстановления психической деятельнос ти;
- различных видах возбуждения, галлюцинатор ной и бредовой симптоматике с целью их купиро вания;
- эмоциональных расстройствах (депрессии, дис фории, мании) с целью выравнивания аффекта;
- психопатоподобных расстройствах для нор мализации, упорядочения поведения;
- неврозоподобной симптоматике для повыше ния адаптационных возможностей;
- эпилептическом синдроме для устранения па роксизмов.
Адекватная индивидуальная программа реабилитации может быть разработана только в том случае, если в полной мере учтены:
500
Психиатрическая реабилитация больных с черепно-мозговой травмой
 Преморбидные возрастные, соматические, неврологические, психические и социальные осо бенности больного;
Преморбидные возрастные, соматические, неврологические, психические и социальные осо бенности больного;- Особенности ЧМТ, ее течения;
- Реакция больного на предшествующее лече ние;
- Все характеристики настоящего состояния больного, в том числе соматические, общемозго вые и очаговые психопатологические, неврологи ческие особенности, а также психологические и социальные реакции;
- Терапевтический спектр доступных в данном учреждении методов воздействий, их сопутствующие (благоприятные и неблагоприятные) эффекты;
- Возможность и необходимость сочетания био логического и психосоциального воздействия.
30.3. ПСИХОФАРМАКОТЕРАПИЯ
Лечение в психиатрии
... привычные схемы действия классических препаратов. В качестве иллюстрации альтернативных показаний можно вспомнить рекомендации к назначению антидепрессантов из группы ингибиторов ... коаксил) Пиразидол (пирлиндол) Нейролептики Механизм действия: антипсихотический эффект нейролептиков обусловлен блокированием центральных дофаминовых рецепторов. Некоторые нейролептики блокируют так же адренергические ...
30.3.1. Краткая характеристика
лекарственных препаратов с психотропным действием
Для психофармакотерапии используются препараты, которые нормализуют нарушенное психическое состояние или ускоряют восстановление психической деятельности после ЧМТ.
В нейротравматологии применяются шесть основных классов лекарственных препаратов с психотропным действием — нейролептики, антидепрессанты, транквилизаторы, психостимуляторы, препараты нейрометаболического действия (в первую очередь — ноотропы) и антиконвульсанты. Препараты одного и того же класса могут существенно различаться между собой по спектру психотропной активности. В связи с этим каждый класс можно условно разбить на группы в соответствии с преимущественным клиническим эффектом.
30.3.1.1. Нейролептики
К этому классу относятся средства, главным клиническим действием которых является затормаживающее действие в отношении возбуждения, ажитации, агрессивности и редуцирующее действие в отношении продуктивных (галлюцинаторных, иде-аторных, поведенческих) расстройств.
Применение малых доз может оказывать стимулирующее действие, средних и высоких — отчетливое седативное.
Главным образом эти препараты воздействуют на подкорковые структуры.
При необоснованном применении, завышении дозы могут препятствовать восстановлению после ЧМТ (28), ухудшать познавательные функции (44).
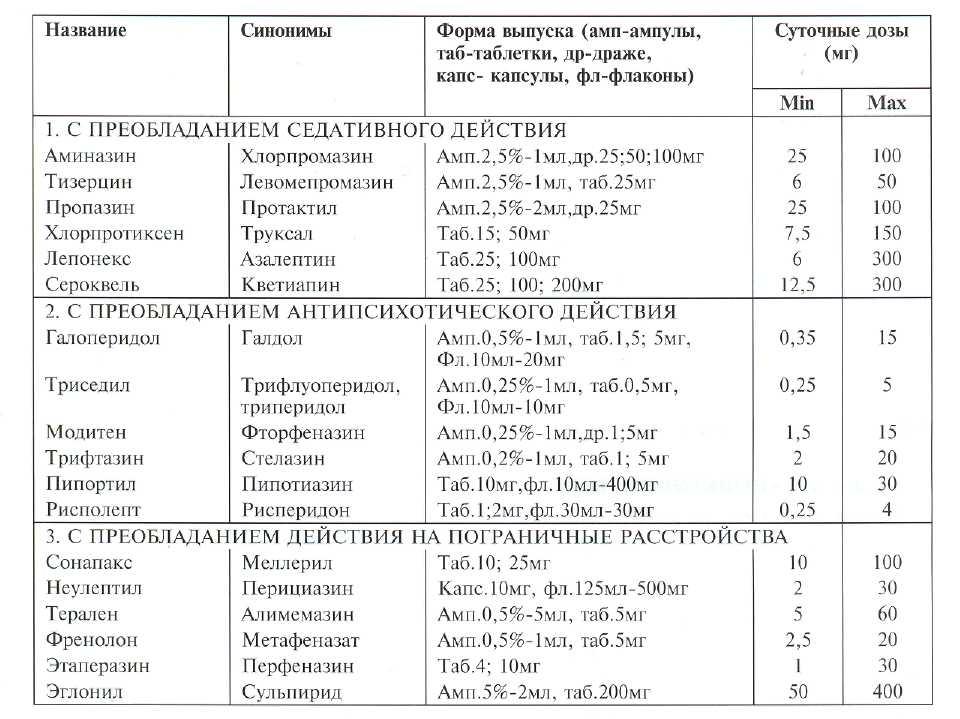
В соответствии с преобладающим клиническим действием можно выделить три группы нейролептических препаратов (см.табл. 30-1).
/. Нейролептики с преобладанием седативного действия. Используются для купирования различных видов психомоторного возбуждения. Если в его структуре преобладает агрессивность и импульсивность, а тревога и подавленность практически отсутствуют, возможно применение аминазина; при тревожном, боязливом возбуждении — тизерцина и хлорпротиксена; у ослабленных больных с упорной бессоницей — пропазина и малых доз лепо-некса. Высокие дозы последнего могут быть с успехом применены при всех видах возбуждения, связанного с ЧМТ (1).
Эффективным и перспективным представляется новый препарат сероквель, почти не вызывающий, в отличие от других препаратов этой группы, сонливости и ослабления познавательных функций.
У сероквеля также практически отсутствуют и другие основные побочные эффекты препаратов этой группы: а) гипотензивный с ортостатически-ми явлениями, наиболее выраженный у аминазина и тизерцина; б) умеренный экстрапирамидный или дофамиполитический, наиболее частый при применении аминазина, практически отсутствующий у хлорпротиксена, лепонекса.
2. Нейролептики с преобладанием антипсихотического действия. Применяются в основном для лечения галлюцинаторных и бредовых расстройств. Их седативное действие менее выражено, чем у препаратов первой группы. Если в структуре психоза преобладают галлюцинаторные нарушения и чувственный бред, показаны галоперидол и триседил, при доминировании идеаторного компонента бредовых расстройств — трифтазин и пипортил, при сочетании психоза с грубыми расстройствами поведения — модитен. Высокую антипсихотическую активность и целесообразность применения при ЧМТ обнаружил новый препарат рисполепт (40), который к тому же не только не угнетает когнитивные функции (как другие препараты этой группы), а в ряде случаев способствует их восстановлению. Главным побочным эффектом препаратов этой группы является экстрапирамидный синдром, значительно более выраженный, чем у нейролептиков других групп; наиболее часто он возникает при лечении галоперидолом и триседилом, редок при терапии рисполептом; для его купирования, а часто и профилактически, применяют холинолити-
Дети «группы риска»: теоретический аспект проблемы .Категории ...
... Итак, рассмотрим более подробно некоторые категории детей относящихся к группе риска. 1.2 Категории детей «группы риска», наиболее часто встречающиеся в школах Гиперактивные и пассивные дети Гиперактивных ... механизмов внимания и тормозящего контроля. Синдромы дефицита внимания считаются одной из наиболее распространенных форм нарушения поведения среди детей младшего школьного возраста, причем у ...
501
Клиническое руководство по черепно-мозговой травме
Таблица 30-1
Основные нейролептики, применяемые для лечения больных с чмт
ческие препараты — циклодол (артан, паркопан, ромпаркин), тремблекс, однако, их применение в нейротравматологии ограничено из-за выраженного угнетения когнитивных функций и чувствительности.
3. Нейролептики с преобладанием действия на пограничные расстройства. Эту группу часто называют «малыми» нейролептиками (12).
Чаще всего используются для лечения психопатоподобнътх и не-врозоподобных расстройств, но могут применяться и в других случаях, например, когда использование препаратов первых двух групп невозможно из-за нежелательных побочных эффектов — нейролептического, гипотензивного или токсического.
Для коррекции возбудимого поведения чаще применяются неулептил и сонапакс, при сочетании элементов негативизма со снижением побуждений — френолон, при преобладании идеаторных компонентов неврозоподобной симптоматики, в том числе обсессивной — этаперазин и терален, при депрессивной окраске переживаний — эгло-нил и сонапакс; влияние на истерические нарушения наиболее выражено у сонапакса, а на ипохон-
дрические — у этаперазина, тералена и френолона. Мальте дозы френолона, эглонила, этаперазина чаще оказывают стимулирующий эффект, а неулеп-тила, тералена, сонапакса — седативный.
Среди побочных эффектов — умеренный экстрапирамидный, который наиболее выражен у не-улептила, отсутствует у сонапакса. Последний оказывает нерезкое холинолитическое действие.
30.3.1.2. Антидепрессанты
К этому классу относятся препараты, главным клиническим действием которых является редуцирующее влияние на различные виды депрессии. По преобладающему действию выделяют две группы антидепрессантов (см.табл. 30-2).
1. Антидепрессанты с преимущественно стимулирующим действием. Препараты этой группы используют для лечения депрессии с заторможенностью, апатией, тоской, безрадостностью. Чаще всего их антидепрессивное действие сопровождается активизацией больных. Но могут вызвать и некоторое успокоение у тревожных больных. Распределение
Лечение и профилактика неспецифического язвенного колита
... лечение начинается с назначения сульфасалазина или препаратов 5-АСК (за исключением тяжелых и распространенных форм НЯК). В 1942 году впервые был применен препарат сульфасалазин у больных ... освобождение тонкая и толстая кишки Механизм действия препаратов 5-АСК основывается на противовоспалительном эффекте, ... при НЯК В нашей стране наиболее часто из препаратов 5-АСК используются сульфасалазин, салофальк ...
502
Психиатрическая реабилитация больных с черепно-мозговой травмой
Т аблица 30-2
аблица 30-2
Основные антидепрессанты, применяемые для лечения больных с ЧМТ

суточной дозы в течение дня должно производиться таким образом, чтобы акцент приходился на утренние и дневные часы (исключение может быть сделано для менее сильного в плане стимуляции пиразидола).
Для лечения глубокой тоскливой или апатической депрессии показаны мелипрамин, анафранил и прозак (41, 47); при субпсихотических депрессиях предпочтительнее петилил (48), пиразидол и паксил, которые у части больных могут благоприятно воздействовать и на тревожный компонент депрессии.
Главным побочным эффектом препаратов этой группы является холинолитический, наиболее выраженный у мелипрамина и анафранила, малозначимый у петилила и практически отсутствующий у прозака, паксила, пиразидола; последний может вызвать повышение артериального давления. Прием анафранила и мелипрамина у ряда больных в начале лечения может провоцировать развитие вегетативных кризов с потливостью, тремором, ощущением сердцебиения и т.д. Прозак и паксил могут вызвать серотонинэргический синдром с тремором, нарушением пищеварения, снижением аппетита.
2. Антидепрессанты с преимущественно седатив-ным действием. Показаны при тревожной депрессии, безотчетном беспокойстве, угрюмой раздражительности.
Акцент при распределении суточной дозы должен приходиться на вечерние и ночные часы.
При выраженной тревожной депрессии, особенно с суицидальными мыслями и намерениями, показан амитриптилин (26); при неглубокой по-
давленности с элементами тревоги преимущество имеют лудиомил и азафен, прием которых может приводить и к легкой стимуляции. При плохой переносимости других антидепрессантов и при повышенном артериальном давлении предпочтителен коаксил. Холинолитический эффект является основным и в этой группе, он наиболее выражен у амитриптилина, малозначим у лудиомила, отсутствует у коаксила.
30.3.1.3. Транквилизаторы
В этот класс входят препараты (см.табл. 30-3), обладающие успокаивающим эффектом, сочетающимся с чувством расслабления, улучшения общего самочувствия и вегетостабилизирующим действием. Преимущественно влияют на лимбические структуры головного мозга. Являются особенно эффективными при лечении пограничных психических нарушений.
/. Транквилизаторы с эффектом заметного торможения. Препараты этой группы уменьшают страх, напряжение, раздражительность; способствуют успокоению, засыпанию. Но в некоторых случаях за счет снятия тревожного компонента переживаний могут вызвать и легкую стимуляцию; при ее отсутствии наибольшая часть суточной дозы должна приходиться на вечерние часы.
Сравнительный анализ препаратов лекарственных средств глицина и пирацетама
... можно (и нужно!) для начала «пролечить мозги» препаратами, улучшающими мозговое кровообращение, обменные процессы в нервных клетках, защищающими их ... них составляют деменции (15-20%). Наиболее стремительно при этом увеличивается число больных сосудистыми деменциями. Вышеперечисленные формы патологии представляют ... тратит 75 млрд евро ежегодно на лечение нарушений когнитивных функций. Без сомнения, ...
Наиболее сильными представителями этой группы являются феназепам и лоразепам, они показаны при всех видах пограничных расстройств, особенно эффективны в отношении навязчивостей, астенического наплыва мыслей, стойких ипохонд-
503
Клиническое руководство по черепно-мозговой травме

Основные транквилизаторы, применяемые для лечения больных с ЧМТ
Таблица 30-3
рических расстройств. При возбудимых психопато-подобных состояниях лучше применять феназепам и элениум; при истерических, ипохондрических расстройствах, тревоге, страхе предпочтителен реланиум; при неврозоподобных нарушениях, особенно с неприятными ощущениями в области сер-дпа — тазепам и элениум, при невротически обусловленной бессонице — эуноктин (последнее время предпочтение отдается новому классу снотворных средств, представителями которого являются ивадал и имован), яри необходимости избежать ми-орелаксации — мепробамат.
Основным нежелательным эффектом является возможная при применении практически всех препаратов этой группы чрезмерная седация с ослаблением сосредоточенности, памяти, познавательных и психомоторных процессов. Часто оказывают миорелаксирующее действие, наиболее выраженное у феназепама, элениума и реланиума, отсутствующее у мепробамата. Возможно образование психологической зависимости, и даже — токсикоманических тендендий, которые наиболее
часто развиваются при длительном приеме реланиума.
2. Транквилизаторы без эффекта заметного торможения. Другое название — «дневные» транквилизаторы. В отличие от предыдущей группы не вызывают сонливости. Могут применяться днем при легких неврозоподобных расстройствах. Для снятия легких тревожности, напряжения, раздражительности показан рудотель, при вегетативной лабильности — грандаксин. Небольшая миорелаксация может быть при приеме рудотеля, грандаксин в некоторых случаях усиливает возбудимость.
30.3.1.4. Психостимуляторы
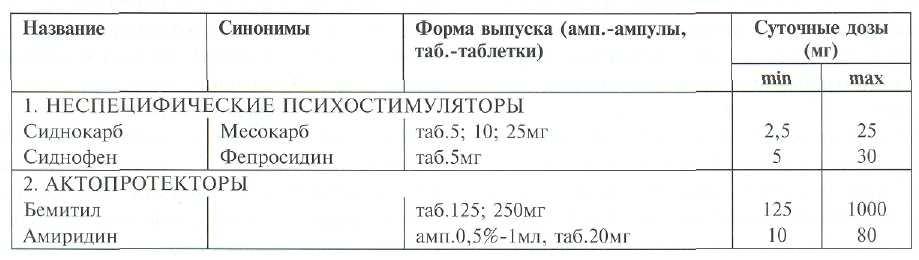
Препараты этой группы (см.табл.30-4) повышают двигательную и интеллектуальную активность, увеличивают скорость протекания психических актов; применяются при аспонтанности и адинамии.
1. Неспецифические психостимуляторы. Оказывают общее стимулирующее действие в отношении всех психических процессов. Ускоряют мышление,
504
Основные психостимуляторы, применяемые для лечения больных с ЧМТ
Таблица 30-4
■■’
Психиатрическая реабилитация больных с черепно-мозговой травмой
Диагностика и лечение диареи при синдроме раздраженного кишечника
... общества гастроэнтерологов подчеркивается, что Имодиум в суточной дозе 4–12 мг является препаратом выбора в лечении больных с диарейным вариантом СРК и что во многих случаях ... эффектов кишечных пептидов и нейромедиаторов, усиливающих проницаемость плазматических мембран. Другие механизмы антидиарейного действия Имодиума связаны с его способностью повышать тонус анального сфинктера и уменьшать таким ...
 устраняют чувство усталости и сонливости. Применяются при вялости, заторможенности, апато-абу-лических и ступорозных состояниях. Сиднокарб наиболее эффективен у больных с адинамией, снижением инициативы, отсутствием бодрости и работоспособности в рамках неврозоподобных расстройств; сиднофен показан при астено-депрессив-ной симптоматике.
устраняют чувство усталости и сонливости. Применяются при вялости, заторможенности, апато-абу-лических и ступорозных состояниях. Сиднокарб наиболее эффективен у больных с адинамией, снижением инициативы, отсутствием бодрости и работоспособности в рамках неврозоподобных расстройств; сиднофен показан при астено-депрессив-ной симптоматике.
Побочные эффекты у сиднокарба, являющегося более сильным препаратом, выражены заметнее, чем у сиднофена; среди них — периферическое адреномиметическое действие, эйфория, бес-соница, раздражительность, нарушения аппетита, формирование зависимости. В некоторых случаях при терапии психостимуляторами провоцируется обострение продуктивной психопатологической симптоматики (27).
2. Актопротекторы. Улучшают качество протекания и продуктивность психических процессов, облегчают концентрацию внимания и, обладая специфической тропноетъю к определенным функциям разных полушарий (4), активизируют психомоторную или психосенсорную сферы.
Амиридин предпочтительнее применять в случаях преобладания нарушения психических процессов, зависимых от левого полушария (особенно при аспонтанности, речевых и идеаторных выпадениях).
Бемитил лучше использовать при нарушениях функций, зависимых от правого полушария (например, при нарушении восприятия пространства и времени).
Наиболее частые побочные эффекты: холино-миметический, повышение судорожной готовности и мышечного тонуса, появление раздражительности при приеме амиридина; возбудимость, нарастание эйфории и появление конфабуляций при приеме бемитила.
30.3.1.5. Средства нейрометаболического действия
К препаратам этого класса относятся средства, которые прямо или косвенно улучшают обмен веществ в центральной нервной системе.
Применяются во всех периодах ЧМТ.
Целесообразно одновременное назначение препаратов каждой из трех групп (см.табл. 30-5):
1. Ноотропы. Повышают эффективность психической деятельности больных, воздействуя на ин-тегративные функции головного мозга, стимулируя нейрометаболизм и защищая мозг от гипоксии (13).
Из-за наличия стимулирующего компонента действия у большинства этих препаратов их следу-
ет назначать в утренние и дневные часы. Исключение составляют обладающие седативным действием фенибут, оксибутираты натрия и кальция.
Ноотропное (воздействие на идеаторные процессы, критику и самоконтроль), мнемотропное, антиастеническое и активирующее (повышение уровня бодрствования, сознания) действия наиболее выражены у ноотропила, несколько слабее — у энцефа-бола и аминалона. Антипаркинсоническое, антидис-кинетическое, антиэпилептическое, легкое транквилизирующее действие — у пантогама и фенибута, антидепрессивное и стимулирующее действие — у энцефабола, вазовегетативное — у аминалона и аце-фена, седативное — у фенибута и оксибутиратов.
РЕФЕРАТ Лечение хронического болевого синдрома у онкологических больных
... применяемым для лечения хронической боли относят не только препараты, традиционно относимые ... хронического болевого синдрома 1. Прямое действие растущей опухоли и метастазов на ... 2006.-12) Классификация боли у онкологических больных: По характеру: -Ноцицептивная (соматическая, висцеральная, ... поврежденного нерва, корешка, участка спинного мозга, головного мозга; плохо купируется анальгетиками и ...
Единственным побочным эффектом ноотропов является гиперстимуляция, которая может приводить к обострению продуктивной симптоматики.
2. Препараты общеметаболического действия. К психотропным эти препараты можно отнести лишь условно. Нейрометаболический эффект этих средств является частью общего действия на обмен веществ в организме.
Из препаратов метаболического действия наиболее неспецифичный эффект оказывают витамины группы В. Перспективной, ускоряющей выход из корсаковского синдрома, удобной для приема (усваивается при даче per os) оказалась особая форма витамина В1 — бенфотиамин, содержащаяся в препаратах бенфогамма и мильгамма. Ценным дополнением к ноотропной терапии или даже ее альтернативой могут быть содержащие аминокислоты и нейропептиды церебролизин и кортексин, благотворно влияющие на белковый обмен. Обнаружены полезные в плане коррекции дефицитарных нарушений свойства у семакса — нового синтетического полипептида, разработанного в НИИ молекулярной биологии; этот препарат, в частности, ускоряет выход из корсаковского синдрома (18), способствует улучшению восприятия времени. Хороший эффект при подкорковых нарушениях дают дофа-минергические препараты наком (29) и леводопа, а также синэргисты дофамина бромкриптин (37), L-тироксин. Улучшению корковых способствуют глицин, карнитин, глутаминовая и аспарагиновая кислоты, стимулируя обмен отдельных тропных к мозговой ткани аминокислот. Заметный регресс дефицитарных нарушений отмечен при лечении новым итальянским препаратом глиатилином, который засчет повышения уровня ацетилхолина улучшает функционирование центральных и периферических нейронов. Способствуют восстановлению психической деятельности, регрессу астении и другие метаболические препараты, улучшающие энер-
505
Клиническое руководство по черепно-мозговой травме
Т аблица 30-5Основные нейрометаболические средства, применяемые для лечения больных с ЧМТ
аблица 30-5Основные нейрометаболические средства, применяемые для лечения больных с ЧМТ
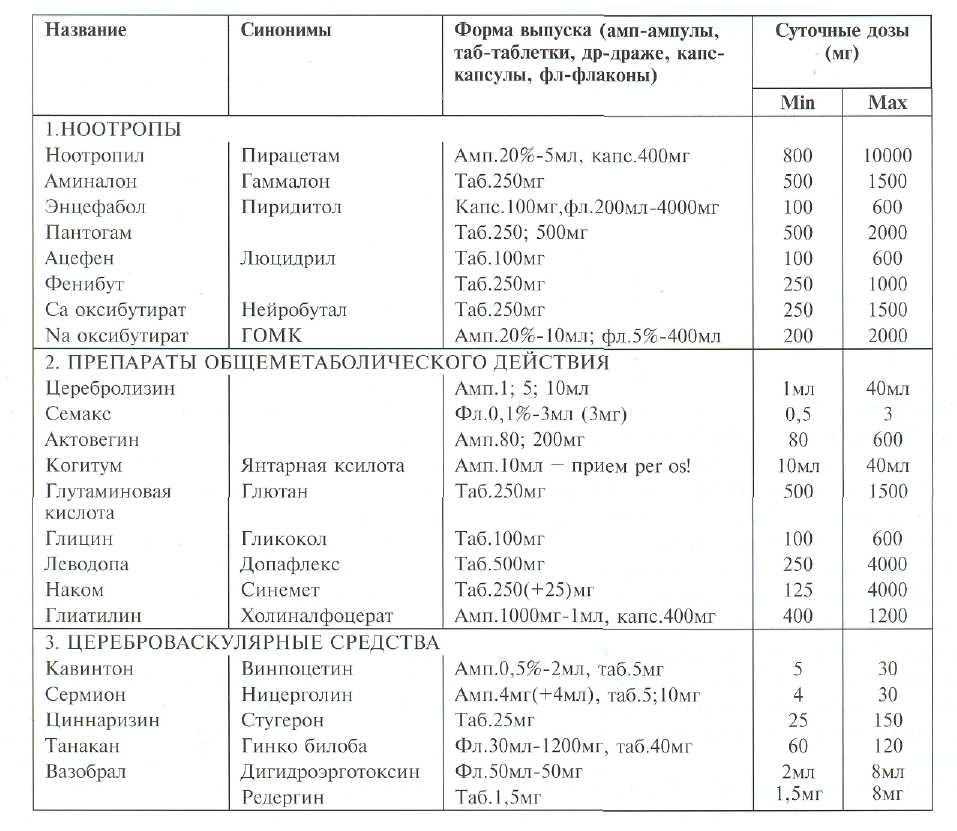
гетический обмен в тканях, в том числе нервных — неотон, когитум, оротовая кислота.
3. Цереброваскулярные препараты. Нейрометабо-лическое действие этих средств опосредовано ге-модинамическими эффектами. Некоторым психостимулирующим действием обладает кавинтон; несколько менее оно выражено у сермиона, тана-кана, вазобрала; циннаризин, напротив, оказывает легкий седативный эффект.
30.3.1.6. Противоэпилептические препараты
Необходимость применения препаратов этого класса при ЧМТ обусловлена частым возникновением эпилептического синдрома в разные сроки после травмы. Они назначаются с целью предупреждения и/или устранения уже возникших эпилептических припадков. Их действие (особенно у барбитуратов)
связывается с преимущественным влиянием на ретикулярную формацию, выражающемся в повышении порога судорожной готовности.
Депакин и карбамазепин могут применяться в качестве нормотимиков — препаратов, стабилизирующих эмоциональное состояние (32, 39)
Целесообразность профилактики судорожного синдрома при ИМТ внастоящее время подвергается сомнению, что отражено, в частности, в американских стандартах оказания помощи пострадавшим из профилактики, особенно приочаговых поражениях мозга и при снижении порога пароксиз-мальной активности на ЭЭГ. Рекомендуют однократный вечерний прием фенобарбитала (люминала) в дозе по 25 мг на ночь, содержащих его смесей или других препаратов в дозах, эквивалентных 25—50 мг люминала (бензонал 100мг, финлепсин 200 мг или депакин 300мг), начиная с первых суток после травмы (особенно при использовании препа-
506
я-шятт
Психиатрическая реабилитация больных с черепно-мозговой травмой
 ратов, оказывающих стимулирующее действие на нервную систему) и продолжают в течение 1—2 лет.
ратов, оказывающих стимулирующее действие на нервную систему) и продолжают в течение 1—2 лет.
При лечении больных с уже возникшими пароксизмами необходим трехразовый прием антикон-вульсантов, поскольку концентрация в крови после приема практически всех противосудорожных препаратов держится 6—8 часов. Исключением является депакин-хроно, который применяется два раза в сутки — один раз в 12 часов. Лечение проводится длительно (несколько лет), изменения осуществляются осторожно, нерезко.
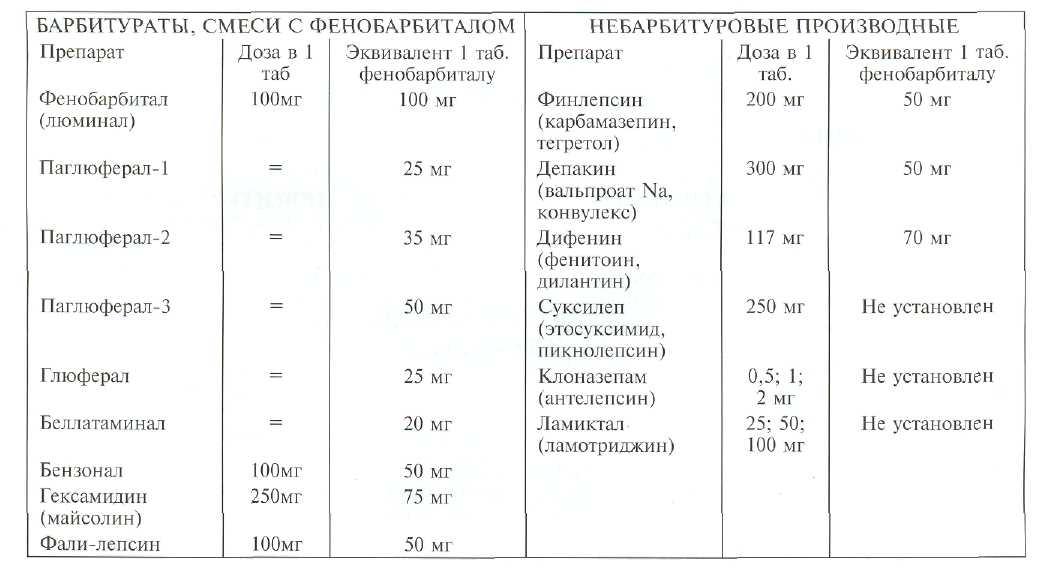
При выборе препаратов может учитываться структура припадков, однако большее значение имеют токсичность антиконвульсанта и его переносимость больным. Из барбитуратов наиболее часто применяются фенобарбитал (в разовой дозе не выше 25 мг и в суточной не выше 100 мг) и бензонал, из остальных препаратов — финлепсин и депакин.
Барбитураты обладают некоторым преимуществом при генерализованных судорожных пароксизмах, особенно если преобладает тонический и то-нико-клонический компонент, а также при приступах, возникающих в первую половину ночи. Бензонал эффективен при простых фокальных припадках. Финлепсин успешно предотвращает сложные и простые фокальные приступы, психомоторные и психосенсорные пароксизмы, а также припадки, возникающие во вторую половину ночи и при
пробуждении. Депакин в дозах 20—30 мг/ кг может применяться для лечения практически всех видов приступов, в частности, с преобладанием клони-ческого компонента (изолированно или в сочетании с клоназепамом).
Суксилеп рекомендуется при миоклонических приступах, пароксизмах с кратковременной утратой сознания. Недавно введенный в практику ламиктал, препятствующий избыточному выбросу глутамата (патогенетическое звено эпилептических приступов, на которое не действуют другие антиконвульсанты), используется для преодоления резистентности к противо-приступной терапии.
При замене одного препарата на другой необходимо учитывать эквивалентность дозировок по фенобарбиталу (см.табл. 30-6).
Все изменения влечении (наращивание или снижение доз, замена препарата) должны быть постепенными, растянутыми во времени (14).
При выборе антиконвульсантов и их дозировок, кроме структуры приступов, необходимо учитывать также частоту припадков (см. табл. 30-7); возраст (см.табл. 30-8), вес и другие индивидуальные особенности больного; эффективность уже принимаемых больным противоэпилептических средств и их переносимость больным. При резистентности к одному препарату переводят на другой или назначают комбинацию из нескольких.
Основные антиконвульсанты, применяемые для лечения больных с ЧМТ
Таблица 30-6
507
Клиническое руководство по черепно-мозговой травме
 Таблица 30-7
Таблица 30-7
Суммарные суточные дозы антиконвульсантов для больных с эпилептическими приступами разной частоты
Таблица 30-
Максимальные суммарные разовые дозы антиконвульсантов для разных возрастных групп

Среди побочных эффектов противосудорожных
средств выделяют (3):
1) неврологические: головокружения, нарушения координации, атаксия, дизартрия, нистагм,
тремор — наиболее выраженные у дифенина и барбитуратов;
- психопатологические: а) сонливость, вялость, апатия, затруднения восприятия и мышления — отличающие в первую очередь фенобарбитал и его производные; б) раздражительность, возбудимость, бессоница — возникающие чаше при приеме ди фенина и суксилепа; в) эйфория, чувство опьяне ния — отмечаемые у некоторых больных при при еме финлепсина, дифенина, фенобарбитала;
- гематологические: а) лейкоцитоз (финлепсин, суксилеп); б) лейкопения с агранулоцитозом (ди- фенин, барбитураты); в) тромбоцитопения (дифе- нин, финлепсин);
- поражение кожи и слизистых оболочек: кож ные высыпания, гингивиты (длительный прием дифенина);
- висцеральные, чаще всего в виде поражения желудочно-кишечного тракта (дифенин, суксилеп) и лекарственных гепатитов (барбитураты);
6) эндокринно-обменные (воздействие на гипо- физарно-надпочечниковую систему) — миксиде- ма, исхудание, импотенция, гиперпигментация, гипертрихоз — возникают при длительном приеме дифенина, гексамидина.
Из приведенных выше данных о побочных эффектах противоэлептических припаратов видно, что наиболее безопасным в применении является де-пакин, несколько менее — фиилепсин; остальные препараты из-за побочных эффектов в настоящее время применяются все реже.
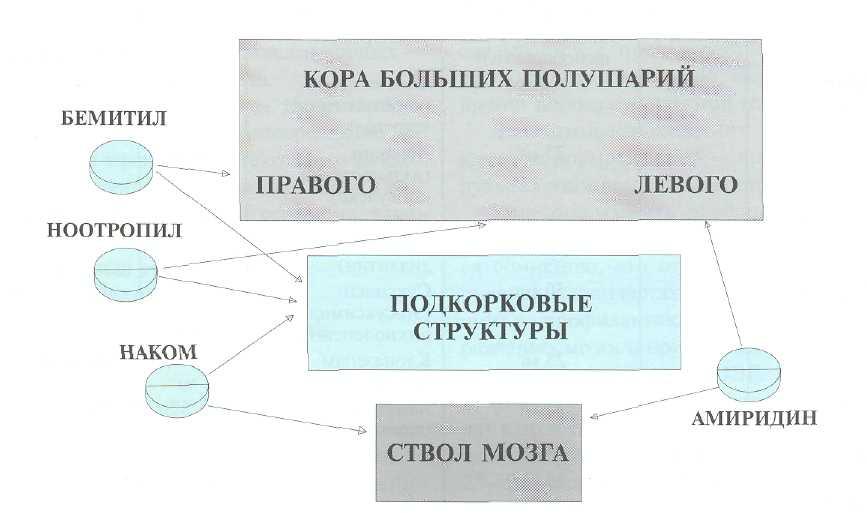
Рис. 30-1. Преимущественное влияние некоторых неирометаболичсских препаратов на функции разных мозговых структур
508
Психиатрическая реабилитация больных с черепно-мозговой травмой
 30.3.2. Общие принципы
30.3.2. Общие принципы
психофармакотерапии
При лечении психических нарушений у пострадавших с ЧМТ следует соблюдать следующие принципы:
1) Адекватность выбора препарата, его дозировки и пути введения, а также учет возможных сопутствующих эффектов.
Принимаются во внимание:
а) синдромальная характеристика психического состояния — выраженность нарушений, соотноше ние продуктивных и негативных расстройств, вид наиболее нарушенных психических процессов. Выбор препаратов может осуществляться и с учетом их преимущественного влияния на психические про цессы, зависимые от разных мозговых структур: стволовых, подкорковых или корковых; правого или левого полушария мозга. Это положение, впервые сформулированное в институте нейрохирургии имени Н.Н.Бурденко, иллюстрируется на рисунке 30-1, где показано, на какие структуры преимуще ственно влияют некоторые из прошедших специ альные испытания нейрометаболических средств.
б) динамические особенности психического состо яния — длительность расстройств, суточные изме нения, наличие пароксизмальных нарушений. При дли тельно существующих, затяжных расстройствах целесообразно использовать более сильные препа раты и их сочетания в более высоких дозах для пре дотвращения перехода нарушений в хронические, резистентные к лечению формы. При пароксизмаль ных нарушениях обязательно включение антикон- вульсантов.
в) неврологическое и соматическое состояние боль ного. Этот параметр значим в плане учета сопутству ющих эффектов препаратов — как благоприятных, так и неблагоприятных. Учет соматического состоя ния диктует и выбор пути введения лекарств: па рентерального при желудочно-кишечных нарушени ях, эндоназального или трансорбитального (путем электрофореза) при нежелательности иньекций.
г) индивидуальные особенности больного (возраст, вес, правшество-левшество, реакции на препараты и т.д.). Клиницисты редко забывают о том, что дети нуждаются в более низких дозах лекарств, но часто игнорируют целесообразность таких же доз у пожи лых больных, у которых из-за медленного течения обменных процессов лечение стандартными дозами часто приводит к кумуляции препаратов с соответ ствующими побочными эффектами. Часты побоч ные и парадоксальные эффекты препаратов и у боль ных с моторным или сенсорным левшеством.
2) Постепеннное наращивание дозировок, предпоч тение минимально эффективных доз препаратов. Все
описанные выше препараты назначаются вначале в минимальных дозах, затем их постепенно увеличивают до появления первых признаков положительного эффекта; дальнейшее наращивание осуществляется после определенного периода времени, достаточного для заключения об отсутствии дальнейших положительных изменений в состоянии и побочных эффектов.
3) Комплексность лечения — одновременное на значение нейрометаболических средств из разных клас сов и групп в сочетании с немедикаментозным воз действием. Полифармакологическое лечение имеет определенное преимущество перед монотерапией, поскольку дозволяет воздействовать на разные зве нья патологического процесса. Важно при этом из бежать разнонаправленных воздействий, дублиро вания механизмов действия и преимущественного влияния на одни и те же психические процессы.
4) Непрерывность воздействия. Лечение про дуктивных нарушений осуществляется до их полно го купирования (а иногда с целью профилактики рецидива и дольше), дефицитарных расстройств — чередованием курсов одного за другим до периода отдаленных последствий травмы, когда между кур сами уже допустимы перерывы; эпилептического синдрома — длительной монотонной терапией с осторожными нерезкими изменениями.
30.3.3. Психофармакологическое лечение основных психопатологических синдромов
В литературе критерием эффективности использования психотропных препаратов при ЧМТ является улучшение познавательных процессов и поведения (34).
Более дифференцированный подход к лечению больных может быть основан на синдромаль-ной оценке психических нарушений.
/. Дефицитарные нарушения (транзиторное слабоумие, интеллектуально-мнестическое снижение, аспонтанность, корсаковский, дисмнестический и другие синдромы).
Лечение проводится непрерывно чередующимися курсами. Часто целесообразно одновременное применение препаратов из разных подгрупп. При составлении схемы лечения учитываются следующие критерии отбора препаратов: а) ведущий механизм действия: ноотропный, общеметаболический, цереброваскулярный или ак-топротекторный; б) преимущественное влияние на
509
Клиническое руководство по черепно-мозговой травме
медиаторные процессы: ГАМК-ертическое (ноот-ропил, пантогам, фенибут, аминалон, бемитил); холинергическое (амиридин, глиатилин); дофами-нергическое (наком, L-DOPA), другое и смешанное (ацефен, энцефабол, глицин, глютаминовая кислота); в) преимущественное влияние на функции мозговых структур: стволово-подкорковых (наком, леводопа); левополушарных (амиридин, гдиатилин); правополушарных (бемитил, кортек-син, семакс); г) действие на психомоторную активность: значительное усиление (ноотропил, оро-цетам, энцефабол, амиридин, бемитил, наком, кавинтон), умеренное усиление (пантогам, аминалон, семакс, церебролизин, сермион, танакан), ослабление (фенибут, глицин, циннаризин); д) путь введения: парентеральный, пероральный, эндоназальный (в том числе с электрофорезом), трансорбитальный (только с электрофорезом), смешанный; е) длительность курса: от 7 дней (семакс) до 4 месяцев (пантогам, наком, фенибут).
На фоне активирующей терапии возможно назначение и профилактических доз антиконвульсан-тов.
Например, при тяжелой ЧМТ с двусторонним корково-подкорковым поражением, проявляющемся в виде интеллектуально-мнестического снижения с ослаблением критики и инициативы можно назначить: ноотропил 0,4 — 2 капе, утром, 1 капе. днем; кавинтон 0,005 — 1 таб. три раза в день, наком — 1/2 таб. утром 1/2 таб. днем, финлепсин 0,2 — 1 таб. на ночь. При корсаковском синдроме лучше использовать нейропептиды (семакс, кортексин) и препараты с витамином В1 (бенфогамма, миль-гамма).
При аспонтанности, диемнестическом синдроме преимущества имеют холинергические препараты (21), в частности амиридин и глиатилин; могут использоваться и дофаминергические — наком, бромкриптин и др.
- Различные виды возбуждения (хаотическое, сумеречное, делириозное, маниакальное, психо- патоподобное, тревожное и т.д.).
Основным видом лечения являются седативные нейролептики. Можно использовать также транквилизаторы с эффектом заметного торможения, барбитураты (при пароксиз- мальных видах возбуждения, сумеречном состоя нии сознания) и другие антиконвульсанты (35), седативные антидепрессанты (при наличии тревож но-депрессивного аффекта: (38).
- Галлюцинаторные, бредовые расстройства. Наиболее адекватны антипсихотические нейролеп тики. В случае возникновения нейролептических эффектов осторожно подключаются соответству ющие корректоры. Как дополнительные средства
используются транквилизаторы с эффектом заметного торможения, при наличии подавленности или тревоги — антидепрессанты из соответствующей группы.
4. Продуктивные эмоциональные нарушения. При маниакальных состояниях показаны нейролепти ки (преимущественно седативные) и транквили заторы, при депрессиях — антидепрессанты, при дисфориях — транквилизаторы и противоэпилеп- тические средства, при тревожных состояниях — «малые» нейролептики и транквилизаторы.
5. Пограничные продуктивные расстройства. Психопатоподобные нарушения обычно лечатся «малыми» нейролептиками, предпочтительно «кор ректорами поведения» или малыми дозами риспо- лепта, а также транквилизаторами (осторожно, с учетом вероятности развития токсикомании); не- врозоподобные (астения, обсессии, истерия, ипо хондрия) — транквилизаторами, малыми дозами антидепрессантов и соответствующих субпсихоти ческих нейролептиков, влияющих на идеаторный компонент этих расстройств.
6. Эпилептический синдром. Требует дифферен цированного назначения противосудорожных пре паратов. Положительно влияют в качестве допол нительного компонента лечения и нейрометабо- лические средства; из ноотропов предпочтитель нее пантогам, фенибут. Необходимо помнить, что возникновение эпилептического синдрома, как правило, связано с неблагоприятным течением различных последствий ЧМТ, таких, как рубцо- во-атрофические и воспалительные процессы, тре бующих подключения специфических рассасыва ющих, иммуномодулирующих и противовоспали тельных средств.
30.4. Дополнительные методы лечения
Комбинированным (фармакологическим и физиотерапевтическим) биологическим методом реабилитации является электрофорез лекарственных веществ (воздействие постоянным током, при котором одновременно с гальванизацией происходит местное проникновение препаратов и создание депо).
При преобладании негативных психопатологических симптомов (интеллектуально-мнестичес-кая несостоятельность, аспонтанность и т.д.) оказались эффективными эндоназальный метод с введением пикамилона, L-глютаминовой кислоты, церебролизина, витамина В1 и трансцеребральный метод с введением пирацетама. Общеукрепляющее и вегетостабилизирующес действие в отдаленном
510
Психиатрическая реабилитация больных с черепно-мозговой травмой
 периоде ЧМТ оказывают трансцеребральное введение кальция; на воротниковую зону — брома, кальция и магния.
периоде ЧМТ оказывают трансцеребральное введение кальция; на воротниковую зону — брома, кальция и магния.
Ценным дополнением к психофармакотерапии в реабилитации больных с ЧМТ и их последствиями являются средства природного происхождения, обладающие в ряде случаев психотропными эффектами. Среди методов, основанных на применении этих лекарств, наибольшее значение имеют:
- Фитотерапия — лечение препаратами, полу чаемыми из растительного сырья (17).
При эмоци ональной лабильности с периодами раздражитель ности, слезливости, тревожности, при астении с явлениями гиперестезии используются седативныс эффекты в&перианы, пустырника, пиона, пассиф лоры, мелиссы. При апатии, легком снижении инициативы, астено-депрессивных расстройствах полезны препараты из женьшеня, аралии, зама нихи, элеутерококка, лимонника, левзеи, золото го корня. Утомляемость, слабость, легкие рас стройства внимания и памяти могут уменьшиться под влиянием холиномиметических эффектов чи либухи (рвотного ореха) и черной осоки (мордов- ника).
- Гомеопатия — лечение средствами природ ного (минерального, растительного и др.) проис хождения, назначаемых в микродозах. При клас сическом варианте требуется соблюдение трех принципов: а) лечение подобного подобным — применение малых доз тех веществ, которые в боль ших дозах вызывают у здорового человека явления, подобные картине имеющегося заболевания, б) на значение одного средства — в тех случаях, когда это возможно, в) использование минимальной до зы — гомеопатические препараты изготовляются методом потенцирования, т.е. путем последователь ного разведения или растирания исходного лекар ственного вещества с индифферентным. Отличи тельной особенностью гомеопатического лечения является глубокая индивидуализация назначений, которая учитывает не только симптомы заболева ния, но и конституциональные и личностные осо бенности больного, а также факторы окружающей среды. В практике современных гомеопатов допус кается одновременное назначение нескольких ле карств, в том числе традиционных (аллопатичес ких); зарубежными фирмами разработаны комп лексные препараты (для больных с ЧМТ рекомен дуются траумель, церебрум-композитум фирмы Heel), содержащие большое количество гомеопа тических средств в определенных разведениях. Опыт одновременного назначения психотропных и гомеопатических препаратов свидетельствует о
взаимодополняющем их влиянии как на ускорение восстановления психической деятельности, так и на продуктивные симптомы.
30.5. ДРУГИЕ МЕТОДЫ БИОЛОГИЧЕСКОГО ВОЗДЕЙСТВИЯ
Опосредованным влиянием на психопатологическую симптоматику у больных с ЧМТ обладают многие физические методы лечебного воздействия: электросон, воздействие магнитным и электромагнитным полем, гипербарическая оксигенация, лазер- и иглорефлексотерапия и др.
Электросон эффективен при неврозоподобных состояниях в отдаленном периоде травмы. При этих состояниях возможно также применение магнито-терапии (20), поскольку постоянное магнитное поле может оказывать положительное влияние на процессы мышления, памяти и внимание. Электромагнитные методики — транс краниальная магнитная (22) и электрическая (42) стимуляции могут оказывать противотревожный и антидепрессивный эффект.
Лазеротерапия, направленная на рефлексогенные зоны, дает, напротив, психостимулирующий и иногда эйфоризирующий эффект, а также оказывает вегетостабилизирующее действие и устраняет астенические явления (2).
Иногда проявляется ее влияние, близкое к эффектам ноотропов. Своевременное применение гипербарической оксиге-нации уменьшает вероятность развития амнести-ческих, аффективных и неврозоподобных расстройств (7), а также способствует редукции уже развившихся психозов (16), не влияя, однако, на развитие «лобного синдрома».
Лечебная физкультура, массаж (общий и точечный), иглорефлексотерапия могут оказывать общее психостимулирующее и упорядочивающее психическую деятельность действия.
30.6. Общеоздоровительные мероприятия
Важную роль в повышении эффективности психиатрической реабилитации играют режим, диета, здоровый образ жизни. Все это подбирается индивидуально в зависимости от состояния больного.
Длительность лечебно-охранительного режима при сотрясении головного мозга обычно составляет 1 — 2 недели, при ушибах мозга легкой и средней тяжести до 3 — 5 недель, при тяжелых ушибах и сдавлениях мозга — свыше 6 недель. Введение
511
Клиническое руководство по черепно-мозговой травме
 лечебно-активирующего режима осуществляется при стабильном неврологическом и соматическом состоянии больного, когда сводится к минимуму опасность возникновения грозных осложнений и последствий травмы.
лечебно-активирующего режима осуществляется при стабильном неврологическом и соматическом состоянии больного, когда сводится к минимуму опасность возникновения грозных осложнений и последствий травмы.
Даже практически полностью восстановившимся после ЧМТ больным требуется напоминание о необходимости на длительный срок воздерживаться от алкоголя; ограничивать эмоциональные и умственные перегрузки (вредны, впрочем, и рекомендации не допускать их совсем); избегать жары, духоты (в частности, бани), длительной езды в транспорте; больше находиться на свежем воздухе; уделять внимание физическим упражнениям и другим видам двигательной активности; правильно и рационально питаться.
30.7. Психотерапия и методы психосоциального воздействия
Необходимость сочетания биологических и психосоциальных методов воздействия при ЧМТ в настоящее время не вызывает сомнений. В свете этого требуется индивидуальное для каждого больного решение вопросов: 1) о сроках начала активизации психической и социальной деятельности; 2) о выборе адекватных методов воздействий на разных стадиях восстановления психической деятельности.
Традиционная психотерапия, при проведении которой требуется прежде всего соблюдения принципа партнерства между врачом и больным, применяется в случаях, когда у больных уже достаточно восстановлены способность к вербальному контакту, ориентировка, интеллектуально-мнестичес-кие процессы (память, мышление, внимание) и основные личностно-волевые характеристики (критика, инициатива, возможность элементарного контроля за поведением).
На более ранних этапах восстановления должны применяться иного рода воздействия, в частности, метод психостимулотерапии, разработанный в Институте нейрохирургии имени Н.Н.Бурденко РАМН (5).
30.7.1. Психостимулотерапия
Представляет собой комплекс специальных непосредственных воздействий на пострадавших с ЧМТ, выходящих из коматозного состояния и обнаруживающих грубые дефекты различных психических процессов.
Теоретическими предпосылками психостимулотерапии являются:
- Представления о взаимоотношениях мозга и психики: психическая деятельность не только воз никает в результате функционирования мозга, но и сама влечет за собой повышение функциональной активности мозга, даже поврежденного; в зависи мости от содержания психической деятельности больше активируются левое (при вербальных воз действиях) или правое (при сенсорной стимуляции, эмоциональных воздействиях) полушарие мозга.
- Концепция о трехвременной структуре пси хосенсорных и психомоторных процессов — пси хическая деятельность опирается на прошлый опыт, осуществляется в настоящее время и завершается значимым результатом в будущем.
Соответственно этому, в психостимулотерапии выделяют три основных задачи:
- оживление опыта прошлой деятельности больного, актуализация накопленных к моменту травмы знаний, в том числе чувственных (о близ ких людях, привычных ситуациях, событиях и т.п.) и абстрактных, полученных в процессе учебы и об щения с окружающими;
- возобновление навыков осуществления пси хической деятельности, социального поведения в настоящем времени;
- восстановление произвольного начала пси хической деятельности, инициативы, активного стремления больных к завершению действий, по ступков, сложной и последовательной психомотор ной деятельности значимым для больного резуль татом в будущем.
Эти задачи решаются путем создания специальных условий (терапия средой) и методичного осуществления различных приемов, одни из которых содержат элементы сенсорной стимуляции (45, 46).
другие — познавательной (36, 43) или нейропси-хологической (19) реабилитации, третьи — поведенческой терапии (24).
Все применяющиеся стимулы условно делят на две группы.
Первая — неречевые воздействия, среди которых выделяют тактильные, слуховые, зрительные, эмоциональные и другие стимулы, в качестве которых может выступать и вся окружающая ситуация в целом.
Во вторую группу объединены речевые воздействия: обращения к больному, инструкции (просьбы), вопросы, информационные сообщения, разъяснительные и коррекционные беседы.
Практически на всех стадиях восстановления психической деятельности применяется сочетание
512
Психиатрическая реабилитация больных с черепно-мозговой травмой
тех и других воздействий. Но преобладание невербальных стимулов вначале сменяется преимущественным использованием речевых воздействий в дальнейшем.
Целесообразно чередовать воздействия, направленные на преимущественную активизацию правого и левого полушарий головного мозга. При этом, опираясь на относительно сохранные (восстановившиеся) процессы, стараться возобновить (или развить) нарушенные.
Приемы психостимул отер апии должны осуществляться не только специалистами (врачами, методистами, средним медицинским персоналом), но и родственниками и близкими больного.
В коме и близких к ней вегетативном состоянии и акинетическом мутизме приемы направлены на вызывание возможно более разнообразных элементарных ощущений у больного. Целесообразно чередование стимулов, несходных по направленности на различные анализаторы, по силе (например, громкости звука), по местонахождению источника воздействия. Обязательно сочетание знакомых и незнакомых раздражителей. Стимулы должны не только содержать информацию, но и нести разнообразную эмоциональную окраску. Эмоциональному оживлению способствует присутствие рядом с больными родных и близких, что необходимо обеспечить как можно раньше.
На стадиях восстановления словесного контакта (мутизм с пониманием речи, дезинтеграция речи) сочетаются и чередуются просьбы, вопросы, информационные сообщения, которые должны исходить как от знакомых (близких), так и незнакомых лиц. Используются то успокаивающий, то требовательный тон, чередуются доброжелательность, озабоченность, негодование, мягкий юмор. Особенно важным является создание условий, требующих от больного ответов — в начале жестами, а потом и устных, а также спонтанных реплик.
На стадии восстановления ориентировки отдельные вопросы и вся беседа в целом должны строиться таким образом, чтобы привести больного в активное состояние, удержать в нем, заставить пациента задуматься над вопросом, заметить свои ошибки, вызвать неудовлетворенность ими, заставить вести поиск подсказок в окружающей обстановке.
После восстановления всех видов ориентировки (на стадиях интеллектуально-мнестической недостаточности и психопатоподобного синдромов) приемы способствуют поиску самим пациентом различных компенсаторных механизмов (например, записывание сведений при нарушениях памяти), побуж-
дают больного осуществлять контроль за своими эмоциями и поведением (в этом плане психостиму-лотерапия приближается к поведенческой терапии).
30.7.2. Традиционная психотерапия
Опыт традиционной психотерапии распространяется, в основном, на больных, перенесших ЧМТ легкой и средней степени тяжести (9, 23).
Подчеркивается, что она возможна только с момента осознания факта травмы, стойкого возвращения сознания и возможности установления продуктивного контакта (10, 11).
К основным видам этого вида лечения относятся:
а) Рациональная психотерапия. Является разно видностью личностно-ориентированной (реконст руктивной) психотерапии (9, 15).
Наиболее рас пространенный и доступный метод, применяемый для реабилитации больных с ЧМТ: состоит в том, что с больным проводятся целенаправленные бе седы с разъяснением особенностей его заболева ния и состояния, путем доказательного (логичес кого, аргументированного) убеждения вызывают ся изменения поведения, установок, отношения к себе и окружающей действительности, проводится коррекция противоречивости, непоследовательно сти и бездоказательности суждений и образа мыс лей больного. Такого рода воздействия могут про водиться любым специалистом, владеющим логи ческим убеждением, знающим больного и вызы вающем его расположение.
б) Суггестивная терапия. Имеет меньшее значе ние в реабилитации больных с травматическим повреждением мозга, особенно тяжелым. Основным приемом является суггестия — внушение, которое проводится психотерапевтом или другим специа листом, имеющим высокий авторитет у больного. Часто имеет форму бездоказательной команды (при зыва или лозунга), вызывающей у больного опре деленные мысли, чувства, образы, ощущения, дви жения, вегетативные реакции. Может проводиться в бодрствующем состоянии или в вызванном не посредственным воздействием психотерапевта сне (гипнотерапия, внушение на фоне гипноза).
в) Поведенческая терапия. Состоит в закрепле нии желательных форм поведения и устранении патологических путем специальных тренировок (24, 31), образовании положительных или отрицатель ных связей.
г) Метод аутогенной тренировки. Это вид пси хотерапии, при котором больной выступает и как источник, и как объект воздействия. Его обучают специальным формулировкам самовнушения, на-
513
Клиническое руководство по черепно-мозговой травме
 правленного на улучшение самочувствия и коррекцию настроения и поведения.
правленного на улучшение самочувствия и коррекцию настроения и поведения.
д) Групповая психотерапия. Включает в себя как традиционные психотерапевтические (например, поведенческие), так и психосоциальное методы воздействия. В специально создаваемой группе из пациентов с последствиями ЧМТ могут проводится, например, специальные занятия для улучшения познавательных процессов (33) или для устранения фрустрации и наркоманических тенденций (25).
30.7.3. Методы психосоциального воздействия
Эти методы часто являются решающими в плане возвращения больных в семью, общество, к производительному труду. При ЧМТ применяются следующие методы:
а) терапия средой — воздействие путем измене ния непосредственного окружения больного — внешней обстановки и микросоциалъной среды таким образом, чтобы вызвать коррекцию продук тивных психопатологических нарушений и способ ствовать стимуляции активности больных в преодо лении дефицитарных расстройств.
При осуществлении этого вида терапии придается значение удобству, просторности, хорошей освещенности, приятному внешнему виду помещений, где находится больной; взаимоотношению больного с соседями по палате и медперсоналом.
Особую работу проводят с родственниками и близкими больного, привлекая их к сотрудничеству в целенаправленном устранении болезненных проявлений. Этот аспект лежит в основе одного из самых важных подвидов терапии средой — семейной терапии, главным методом которой является психопедагогическая работа с родственниками больных (30), в результате которой возникает групповое взаимодействие, направленное на изменение межличностных отношений в семье. Целью является не только приспособление больного к среде, но и среды к нему.
б) терапия занятостью — вид социотерапии, при котором больные привлекаются к различным, преимущественно продуктивным занятиям, име ющим характер хобби — творчеству, домоводству, развлекательно-познавательным и спортивным мероприятиям.
Этот вид терапии имеет целью стимулировать социальную активность больных путем развития различных форм проведения досуга, обогащением внутреннего мира и расширением круга интересов. Разновидностями этого вида терапии являются
культтерапия (психотерапевтически ориентированное воздействие развлекательно-познавательных мероприятий), библиотерапия (воздействие чтением), музыкотерапия (воздействие музыкальными занятиями), арттерапия (воздействие изобразительным искусством) и т.д. Пассивные формы (прослушивание рассказов, музыки, просмотр кино, посещение театра) постепенно сменяются активными (участие в обсуждении, собственное творчество).
в) трудотерапия — лечение производительным трудом: от простых его видов в щадящих условиях (лечебно-трудовые мастерские) до промышленной реабилитации, осуществляемых на предприятиях.
Литература
- Авруикий Г.Я., Недува А.А. Лечение психически больных: Руководство для врачей.— 2-е изд.— М.— Ме дицина, 1988.
- Анищенко Г.Я., Даллакян И.Г., Доброхотова Т.А. и др. Клинико-психопатологические и электроэнцефалог рафические корреляции у больных с ЧМТ при лазерной терапии. // Журнал невропатологии и психиатрии.— 1989.— № 5.- С.37-41.
- Вольф М.Ш. Эпилепсия (клиника, лечение, элект роэнцефалография, патоморфоз и организация тера пии).— М.— Медицина. — 1991.
- Гогитидзе Н.В. Динамика нейропсихических синд ромов под влиянием различных нейротропных препара тов у больных с ЧМТ. Автореферат, дисс…. канд. психол. наук.— М.— 1990.
- Доброхотова Т.А., Зайцев О.С, Гогитидзе Н.В. Пси- хостимулотерапия в реабилитации больных с тяжелой ЧМТ, сопровождающейся длительной комой. Методи ческие рекомендации.— М,— 1991.
- Закон Российской Федерации о психиатрической помощи и гарантиях прав при ее оказании. // Социальная и клиническая психиатрия.— 1992.— № 4.— С.141 —156.
- Исаков Ю.В., Ромасенко М.В., Чудин А.С., Щел ковский В.Н. Гипрбарическая оксигенания в профилак тике психических нарушений у больных в остром пери оде тяжелой ЧМТ.// Журнал невропатологии и психи атрии.- 1984.- № 5.- С. 762-766.
- Кабанов М.М. Реабилитация психически больных.— Л.— Медицина.— 1985.
- Карвасарский Б.Д. Психотерапия.— М.— Медици на.- 1985.
- Морозов A.M. Психогигиенический комплекс для больных, перенесших ЧМТ. Методические рекоменда ции,— Харьков.— 1986.
- Морозов А.М. Психотерапия у больных, перенес ших ЧМТ. // Вопросы нейрохирургии,— 1989.— № 5.— С. 41-43.
- Мосолов С.Н. Основы психофармакотерапии.— М.— «Восток». — 1996.
- Нисс А.И. Место нейрометаболических стимуля торов (перебропротекторов) в современной системати ке психотропных средств и основные виды их клиничес кой эффективности. — Журнал невропатологии и пси хиатрии.— 1984,- № 8.— С. 750-756,
514
Психиатрическая реабилитация больных с черепно-мозговой травмой
 Ремезова Е.С. Дифференцированное лечение боль ных эпилепсией.— М.— Медицина.— 1965.
Ремезова Е.С. Дифференцированное лечение боль ных эпилепсией.— М.— Медицина.— 1965.- Серебрякова Т.В. Основные методы психотерапии. //Александровский Ю.А. Пограничные психические рас стройства.— М.— Медицина,— 1993.— С. 315—320.
- Тищенко А.Т. Гипербарическая оксигенация в кли нике психических нарушений при тяжелой ЧМТ. // Жур нал невропатологии и психиатрии.— 1976.— № 2.— С. 262-268.
- Турова А.Д., Сапожникова Э.И. Лекарственные растения СССР и их применение.— 4 изд.— М— Меди цина.— 1984.
- Ураков СВ. Корсаковский синдром у больных с ЧМТ. Автореферат дисс. … канд. мед. наук.— Москва.— 1999.
- Цвсткова Л.С. Нейропсихологическая реабилита ция больных. Речь и интеллектуальная деятельность.— М.- Изд. МГУ- 1985.
- Чавтур А.Г. Применение постоянного магнитного поля в комплексном лечении ЧМТ и ее последствий. // Актуальные вопросы неврологии и нейрохирургии.— Иваново.- 1995.- С. 218-222.
- Arciniegas D., Adler L., Topkoff J. et al. Attention and memory dysfunction after traumatic brain injury: cholinergic mechanisms, sensory gating, and a hypothesis for futher investigations. // Brain Inj.— 1999.— 13.— P. 1—13.
- Baker-Price L.A., Persinger M.A. Weak, but complex pulsed magnetic fields may reduce depression following traumatic brain injury. // Percept. Motor Skills.— 1996.— 83.— P. 491—498.
- Bennett T.L., Raymond M.J. Emotional consequences and psychotherapy for individuals with mild brain injury. // Appl. Neuropsychol. — 1977.—4. — 55—61.
- Brotherton F.A., Thomas L.L., Wisotsek I.E., Milan M.A. Social skills traning in the rehabilitaton of patients with traumatic closed head injury. // Arch. Phis. Med. Rehabil.— 1988, Vol. 69.- P. 827-832.
- Delmonico R.L., Haniey-Peterson P., Englander J. Group psychotherapy for persons with traumatic brain injury; management of frustration and substance abuse. // J. Head Trauma Rehabil.- 1998.- 13.- P. 10-12.
- Dinan T.G., Mobayed M. Treatment resistance of depression after head injury: apreliminary study of amitriptiline response. //Acta Psychiatr Scand.— 1992.— 85.- P. 292—294.
- Evans R.W., Gualtiery C.T., Patterson D. Treatment of chronic closed head injury wifh psychostimulant drugs: a controlled case study and an appropriate evaluation procedure. // J. Nerv. Ment Dis.- 1987.- 175.- P. 106-110.
28. Goldstein L.B. Basic and clinical studies of pharmacologic effects on recovery from brain injury. //J.Neu- ral.Translant.Plast,- 1995.- 4.- P. 175-92.
29.LalS., MerbitzC.P., Grip J.C.Modification of function in head-injured patients with Sinemet. // Brain Inj.— 1988.-2.-P. 225-233.
- Lauer-Listhanus B. Group psychotherapy for families of head injured adults: a psychoeducational approach. // Counsel. Psychol- 1991.- 4.- P. 351-354.
- Lennox D., Brune P. Incidental teaching for training communication in individuals with traumatic brain injury. // Brain injury.- 1993,- 5.- P. 449-454.
- Lewin J., Summers D. Succesfull treatment of episodic dyscontrol withcarbamazepine.//BrJ. Psychiatry.— 1992.— 161.-P. 261-262.
- Lundgren C.C., Persechino E.L. Cognitive group: a treatment program for head-injured adults. // Am.J.Occup. Ther.- 1986.- 40.- p. 397-401.
- Lux W.E. Pharmacological strategies in the manage ment of cognition and behavior following traumatic brain injury. // Recovery after traumatic brain injury./ Ed. by B.P.Uzzell and H.H.Stonnington.— Lawrence erlbaum associates, publishers.— Mahwah, New Jersey,— 1996.— P. 99—112.
- Massagli T.L. Neurobehavioral effects of phenitoin, carbamasepine and valproic acid: implication for use in traumatic brain injury. //Arch. Phys. Med. Rehab.— 1991.— 72.- P. 219-226.
- Mazmanian P., Kreutzer J., Devani C, et al. A survey of acredited and other rehabilitation facilities: education, training and cognitive rehabilitation in brain-injury programmes. // Brain injury.— 1993.— № 5.— P. 449—454.
- McDowell S., Whyte J., D’Esposito M. Differential affect of a dopaminergic agonist on prefrontal function in traumatic brain injury patients. // Brain.— 1998.— 121.— P. 1155-1164.
- Mysiw W.J., Jackson R.D., Corrigan J.D.Amitripty- line for posttraumatic agitation. // Am. J. Phys. Med. Rehabil.— 1988.-67.- P. 29-33.
- Pope H.G., McElroy S.L., Satlin A. et al. Head injury, bipolar disorder, and response to valproate.// Compr. Psy chiatry.- 1988.- 29.- P. 34-38.
- Schreiber S., Klag E., Grass Y. et al. Benefical effect of risperidone on sleep disturbance and psychosis following traumatic brain injury. // Int. Clin. Psychopharmacol.— 1998.— 13.-P. 273-275.
- Sloan R.L., Brown K.W., Pentland B. Fluoxetin as a treatment for emotional lability after brain injury. // Brain inj.- 1992.- 6.- P. 315-319.
- Smith R.B., Tibery A., Marshall J. The use of cranial electrotherapy stimulation in the treatment of closed head injury patients.//Brain Inj. — 1994. — 8. — P.357—361.
- Solberg M.M., Mateer C.A. Introduction to cognitive rehabilitation: theory and practice. — New York, 1989.
44.Stanislav S.W.Cognitive effects of antipsychotic agents in persons with traumatic brain injury. // Brain injury.— 1997.- 11.-P. 335-341.
- Wilson S.L., Powell G.E., Elliott K., Thwaites H. Sensory stimulation for patients in vegetative states. // Brain injury.- 1991.-Vol. 5.-P. 393-400.
- Wood R.L. Critical analysis of concept of sensory stimulation for patients in vegetative states. // Brain injury. — 1991.-Vol. 5.- P. 401-409.
- Wroblewski B.A., Guidos A., Leary J., Joseph A.B. Control of depression with fluoxetine and antiseizure medi cation in a brain-injured patient (letter) //Am. J. Psychitry,— 1992.- 149.-P. 273.
- Wroblewski B.A., Joseph A.B., Cornblatt R.R. Anti- depressant pharmakotherapy and and the treatment of de pression in patients with severe traumatic brain injury: a controlled, prospective study. //J.Clin.Psychiatry.— 1996.— 57.-P. 582-587.
515
